для детей с муковисцидозом характерно повышение в поте концентрации ионов каких
Муковисцидоз: что за болезнь, как проходит лечение?
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких 1 :
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится «жирным», могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
Причины муковисцидоза
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели 1 :
Лечение муковисцидоза
Лечение муковисцидоза должно быть комплексным и направленным на основные симптомы болезни: борьбу с инфекционными заболеваниями, очищение бронхов от мокроты, восполнение недостающих ферментов поджелудочной железы.
Часть терапии обязательно должна быть направлена на поддержку бронхолегочной системы, предупреждение осложнений от повторяющихся бронхитов и пневмоний. При развитии инфекционных заболеваний показано лечение антибиотиками. Обязательно используют методы и средства, которые способствуют разжижению мокроты и ее свободному удалению из бронхов и легких. Муколитики – препараты, разжижающие мокроту, используют длительными курсами, делая небольшие перерывы.
Диета при муковисцидозе – это не временные ограничения, а пожизненный образ питания. В рационе человека должно быть большое количество белка, получаемого из нежирного мяса, качественной рыбы, творога и яиц. Желательно, чтобы диета была высококалорийной, но необходимо ограничить количество поступающих жиров животного происхождения, трансжиров и грубой клетчатки, которая раздражает воспаленные стенки желудочно-кишечного тракта.
При развитии непереносимости лактозы из рациона исключают молоко. Из-за сухости слизистых оболочек и нарушения секреции слизи рекомендуется повышенный питьевой режим, особенно в жаркие месяцы.
Препарат Креон ® при муковисцидозе
Также в линейке Креон ® есть специальная форма – Креон ® Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон ® Микро можно прочитать здесь.
Для детей с муковисцидозом характерно повышение в поте концентрации ионов каких
Муковисцидоз — наиболее широко распространённое ухудшающее качество жизни врождённое состояние у представителей европеоидной расы. В настоящее время средняя продолжительность жизни увеличилась от нескольких лет до 30-35 лет с планируемой продолжительностью жизни для современных новорождённых до 40 лет.
Муковисцидоз — аутосомно-рецессивное заболевание. У лиц европеоидной расы показатель носительства составляет 1:25 с рождением 1 больного ребёнка на 2500 родов. Заболевание менее распространено в других этнических группах.
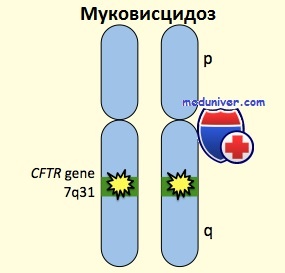
Ген, локализованный в хромосоме 7, кодирует белок, названный муковисцидозным трансмембранным регулятором, — он бывает неполноценным при муковисцидозе. Этот белок — циклический АТФ-зависимый блокатор хлоридного канала.
При муковисцидозе было выявлено более 1000 различных мутаций генов, но мутация AF508 была обнаружена в 75% случаев в Великобритании. Мутация гена влияет на тяжесть заболевания и продолжительность жизни. Распознавание мутации гена, вовлечённого в процесс в конкретной семье, позволяет проводить пренаталь-ную диагностику и определять носителей у дальних родственников.
При муковисцидозе нарушенный транспорт ионов через эпителиальные клетки экзокринных желёз респираторного тракта и поджелудочной железы вызывает повышенную вязкость секретов. Нарушение функций потовых желёз приводит к повышенной концентрации натрия и хлоридов в поте (60-125 ммоль/л — при муковисцидозе, 10-30 ммоль/л — у здоровых детей).
Это составляет основу важнейшей диагностической процедуры — потового теста, при котором потоотделение стимулируют путём ионофореза пилокарпина. Пот собирают в специальную капиллярную трубочку или абсорбируют на взвешенном куске фильтровальной бумаги. Если собрано недостаточное количество пота, часто возникают диагностические ошибки, поэтому тест должен проводить опытный персонал. Густая и вязкая слизь — не единственная основа патогенеза.
• Новорождённые.
— Диагностируют путём скрининга новорождённых.
• Дети грудного возраста.
— Мекониальный илеус в период новорождённости.
— Затянувшаяся неонатальная желтуха.
— Нарушение развития.
— Рецидивирующие инфекции дыхательных путей.
— Мальабсорбция, стеаторея.
В нашей стране проводят скрининг новорождённых на муковисцидоз. Клинически большинство детей с муковисцидозом поступают с мальабсорбцией или нарушением развития с рождения, это сопровождается рецидивирующими или длительно существующими инфекциями дыхательных путей.
В лёгких (в мелких дыхательных путях) вязкая мокрота предрасполагает к хроническим инфекциям, первоначально вызванных Staph. aureus и Н. Influenzae, а впоследствии — Pseudomonas aeruginosa. Это приводит к повреждению стенки бронхов, образованию бронхоэктазов и абсцессов. У ребёнка отмечают постоянный неукротимый продуктивный кашель с гнойной мокротой. При объективном обследовании выявляют вздутие грудной клетки вследствие механизма «воздушной ловушки», грубую инспираторную крепитацию и/или свистящий выдох.
При длительно существующем заболевании у ребёнка возникает деформация пальцев в виде «барабанных палочек». В итоге 95% пациентов с муковисцидозом умирают от дыхательной недостаточности.
Более 90% детей с муковисцидозом имеют недостаточность экзокринной функции поджелудочной железы (недостаточная секреция липазы, амилазы и протеаз), вызывающую нарушение пищеварения и мальабсорбцию. Это приводит к нарушению развития, частому жирному стулу (стеаторея) с бледной окраской, очень неприятным запахом и большим объёмом. Недостаточность поджелудочной железы можно диагностировать путём подтверждения низкого содержания эластазы в стуле.
Около 10-20% детей с муковисцидозом поступают в периоде новорождённости с обратимой кишечной непроходимостью. Уплотнённый меконий вызывает обструкцию кишечника с рвотой, вздутием живота и неспособностью выделить меконий в течение первых нескольких дней жизни. Первоначальная терапия — введение гастрографина в клизмах, но в большинстве случаев показано хирургическое вмешательство.
Оценка подростка с муковисцидозом
— Если были больны братья и сестры — заболевание аутосомно-рецессивное
— Солёный пот в жаркую погоду может приводить к обезвоживанию
— Для внутривенного введения антибиотиков при активном лечении инфекции устанавливают центральные венозные катетеры, например Portachat
— Пальцы в виде «барабанных палочек»
— Шрам после операции по поводу мекониального илеуса в периоде новорождённости (10-20%)
— Следует контролировать возможные осложнения:
• полипы носа, синусит, выпадение прямой кишки;
• аллергический бронхолёгочный аспергиллёз;
• сахарный диабет (часто инсулиннезависимый);
• цирроз печени и портальная гипертензия;
• синдром дистальной обструкции кишечника (аналог мекониального илеуса)
• пневмоторакс или рецидивирующее кровохарканье;
• возможно бесплодие у мужчин
— Мокрота — доказательство инфекции, острой или хронической, вызванной видом Pseudomonas или Burkholderia cepacia
— Рост:
Целью является нормальный рост
— Питание:
• Гастростома для питания в течение ночи для дополнительного обеспечения калориями Недостаточность экзокринной функции поджелудочной железы:
• получает ли достаточную заместительную терапию панкреатическими ферментами;
• получает ли жирорастворимые витамины
— Оценка респираторных проблем:
• Спирометрия — при ухудшении
• Постоянная дыхательная гимнастика?
• Физиотерапия или гимнастика?
• Оптимальна ли терапия бронходилататорами?
• Инфекции дыхательных путей — острые или хронические — и их лечение?
• Антибиотики против Pseudomonas через небулайзер и ДНКаза?
• Нужно ли избегать прямого контакта с другими пациентами, кроме членов семьи?
— Общая оценка:
• посещаемость и успеваемость в школе;
• особые проблемы лечения заболевания;
• психологические потребности
Скрининг новорожденных на муковисцидоз
Скрининг новорождённых на муковисцидоз ведёт к улучшению функции лёгких в детском возрасте, снижает нарушения питания и улучшает нервно-психическое развитие. Скрининг всех новорождённых на муковисцидоз проводят в нашей стране в плановом порядке повсеместно. У пациентов с муковисцидозом повышается содержание иммунореактивного трипсина, которое можно измерить при стандартном заборе крови из пятки, проводимом для биохимического скрининга всем младенцам (тест Гатри). Пробы с повышенным содержанием иммунореактивного трипсина затем проверяют на обычные при муковисцидозе мутации генов, и детям с двумя мутациями для подтверждения диагноза проводят потовый тест. Установление диагноза в периоде новорождённости позволяет рано начать регулярное лечение. Это позволяет также рано провести генетическое консультирование родителей и сообщить им о риске повторного рождения такого ребёнка 1:4 и возможности пренатальной диагностики при следующей беременности.
Диагноз муковисцидоза следует исключить у любого ребёнка с рецидивирующими инфекциями, жидким стулом или нарушением развития.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Муковисцидоз у детей
Муковисцидоз (cystic fibrosis) — заболевание, которое происходит в результате мутации гена МВТР, и проявляется поражением экзокринных желёз жизненно важных органов и систем, протекает тяжело, прогноз неблагоприятный.
В Росии и Украине средняя продолжительность жизни больного муковисцидозом равна 16-23 годам. Ежегодно в Росси рождается 300 детей больных муковисцидозом, в США – 2000, в Англии, Франции и Германии – 500-800. В мире в целом ежегодно рождается больше 45 тысяч детей с таким диагнозом.
Что провоцирует / Причины Муковисцидоза у детей:
Муковисцидоз наследуется по аутосомно-рецессивному типу.
Патогенез (что происходит?) во время Муковисцидоза у детей:
Секрет экзокринных желёз становится особенно вязким, что вызывает большинство патологических процессов, которые лежат в основе патогенеза заболевания.
Симптомы Муковисцидоза у детей:
Бронхолёгочная система
Железы слизистой оболочки респираторных путей вырабатывают вязкий секрет в большом количестве. Он скапливается в просвете бронхов. Это приводит к абсолютной закупорке мелких бронхиол.
Вязкая слизь неподвижна. Она инфицируется патогенными микроорганизмами. В результате этого появляется гнойное воспаление. Нарастает непроходимость дыхательных путей, которая в научном языке называется обструкцией. Инфкционный процесс усиливается. Формируется неразрывный круг «обструкция-инфекция-воспаление».
Наиболее распространены такие возбудители муковисцидоза у детей как Staphylococcus aureus, Haemophilus influenzae и Pseudomonas aeruginosa.Хроническую стафилококковую или синегнойную инфекцию диагностируют, если на протяжении более 6 месяцев из бронхиального секрета высевается возбудитель.
На сегодня исследуют роль такого возбудителя как Burkholderi cepacia, а также поднят вопрос о роли Stenotrophomonas maltophilia в развитии муковисцидоза.
Поджелудочная железа
Сгущение секрета вызывает обструкцию (закупорку) протоков поджелудочной железы ещё до рождения ребенка. Ферменты поджелудочной железы не попадают в двенадцатиперстную кишку. Накопление активных ферментов провоцирует аутолиз ткани железы (саморастворение).
На первом месяце жизни новорожденного с муковисцидозом железа превращается в скопление кист и фиброзной ткани. В результате такого нарушения переваривание становится ненормальным. Нарушается всасывание полезных веществ в ЖКТ. Если не проведено лечение, у ребенка задерживается физическое развитие.
Тонкая кишка
Менее чем у четверти новорожденных нарушен транспорт хлора, натрия и воды в тонкой кишке. Это вызывает формирование мекониального илеуса в результате закупорки дистальных отделов тонкой кишки густым вязким меконием. Иногда развивается заращение тонкой кишки. Синдром дистальной интестинальной обструкции — главный клинический признак муковисцидоза у детей и взрослых.
Печень
У ребенка может проявиться длительная неонатальная желтуха, связанная с синдромом сгущения жёлчи. Почти у всех больных муковисцидозом возникает фиброз печени. В меньшинстве случаев (редко) он прогрессирует до билиарного цирроза и портальной гипертензии. Под последним термином понимают синдром повышенного давления в системе воротной вены.
Кожные покровы
Может возникать аномалия функционирование потовых желез. Иногда прибегают к проведению потовой пробы, чтобы диагностировать муковисцидоз.
Репродуктивная система
При муковисцидозе у большинства подростков развивается азооспермия. Из-за этого они не способны продолжать род. У девушек при муковисцидозе снижается фертильность, но значительная часть из них способна забеременеть.
У большинства детей первые проявления муковисцидоза можно обнаружить даже в первые 12 месяцев жизни. Но есть случаи более позднего развития заболевания. Симптомы могут быть различными. Часто бывает мутация ДР508, сопровождающаяся развитием первых клинических признаков муковисцидоза в раннем возрасте и развитием панкреатической недостаточности.
Возрастные особенности симптомов
При рождении можно диагностировать перитонит, связанный с перфорацией кишечной стенки. Используют рентген для диагностики. На рентгенограмме можно заметить характерных пузырьков и вздутие петель кишки без уровней жидкости.
В первый год жизни у больных муковисцидозом детей наблюдают такие симптомы:
1. неоформленный, обильный, маслянистый и зловонный стул
2. затяжная неонатальная желтуха
3. выпадение прямой кишки (часто)
5. кашель, одышка, пневмония
6. кожа соленая на вкус
8. замедленное физическое развитие
10. отягощенный семейный анамнез по смерти детей первого года жизни
Симптомы детей дошкольного возраста при заболевании муковисцидозом:
— рецидивирующая или хроническая одышка
— стойкий кашель с гнойной мокротой или без
— выпадение прямой кишки
— изменение дистальных фаланг пальцев в виде «барабанных палочек»
— симптомы гипотонической дегидратации
Симптомы больных муковисцидозом детей школьного возраста:
1. хронический синусит
2. хронические респираторные симптомы неясной этиологии
4. хроническая диарея
5. изменение дистальных фаланг пальцев в виде «барабанных палочек»
6. сахарный диабет в сочетании с респираторными симптомами
8. выпадение прямой кишки
У подростков часто проявляются такие симптомы муковисцидоза:
— изменение дистальных фаланг пальцев в виде «барабанных палочек»
— гнойные заболевания лёгких неясной этиологии
— сахарный диабет в сочетании с респираторными симптомами
— панкреатит, синдром дистальной интестинальной обструкции
— отставание в росте
— признаки цирроза печени и портальной гипертензии
— задержка полового развития
Диагностика Муковисцидоза у детей:
В пользу ранней диагностике муковисцидоза у детей свидетельствует то, что раннее лечение оказывает лучший эффект и улучшает прогноз. Поздняя диагностика и отсутствие правильного лечения могут привести к развитию необратимых изменений в лёгких.
Нарушения в ЖКТ без лечения могут вызвать значительное отставание в физическом развитии (что является следствием гипотрофии). Чем позже проводят диагностику, тем больше затрат отводится на сложные, дорогостоящие диагностические и лечебные мероприятия из-за осложнений заболевания.
Потовая проба
Используют количественный ионофорез пилокарпина. С помощью слабого электрического тока препарат вводят в кожу для стимуляции потовых желёз.
Иногда может потребоваться еще раз провести потовую пробу. К примеру, это необходимо, если результаты первого теста специалисты ставят под сомнение. Также повторную пробу проводят, если результаты первого теста отрицательные, но симптомы указывают с большой вероятностью на муковисцидоз у ребенка. Повторная проба нужна и когда результаты повторной потовой пробы сомнительны, но сохраняются веские клинические доказательства, свидетельствующие о муковисцидозе, либо можно обнаружить отдельные симптомы, характерные для муковисцидоза.
Концентрации натрия и хлора в поте практически у всех людей приблизительно одинаковы. Врача должно насторожить, если есть различие более 10ммоль/л. Это говорит, вероятно, о технических неполадках при проведении пробы. Концентрации натрия и хлора в поте в норме должны не меняться в детском возрасте. Когда ребенку 15 лет и более, показатели повышаются. Но все же делают потовую пробу, если есть цель диагностировать муковисцидоз у детей.
Детям в первые 7 дней жизни потовую пробу не проводят. Можно получить положительный результат, если у ребенка такие заболевания:
1. адреногенитальный синдром
2. недостаточность функции надпочечников
4. атопический дерматит
5. синдромы Дауна и Клайнфельтера
6. семейный холестатический синдром
7. эктодермальная дисплазия
8. недостаточность глюкозо-6-фосфатазы
9. фукозидоз, гликогеноз II типа
12. синдром Мориака
13. резко выраженная гипотрофия
15. нервная анорексия
16. нефрогенный несахарный диабет
18. хронический панкреатит
Диагностика муковисцидоза проводится также при помощи генетических, неонатальных, пренатальных методов, а также тестов на недостаточность функции поджелудочной железы. Последние включают измерение концентрации фекального трипсина, микроскопическое исследование кала, тест на определение эластазы I в кале.
Лечение Муковисцидоза у детей:
Муковисцидоз относится к неизлечимым болезням. Пациентов ставят на диспансерное наблюдение и лечат всю жизнь.
Диетотерапия
Диета приблизительно такая же, как и нормальное здоровое питание. В рационе должно содержаться большое количество белка. Калорийность должна составлять 120—150% от нормы, согласно возрасту.
Дополнительное питание
Детям старшего возраста при неадекватном нутритивном статусе вводят дополнительные высококалорийные продукты:
При недостаточности массы вводят дополнительное питание. Суточная доза витамина А для больных муковисцидозом детей любого возраста составляет 5000-10 000 ЕД, витамина D – 400-800 ЕД. Также необходимы витамины Е и К.
Лечение синдрома дистальной интестинальной обструкции при муковисцидозе
Если состояние ребенка не тяжелое, ему прописывают лактулозу. Для детей до 12 месяцев – 2,5 мл, для детей от 1 до 5 лет – 5 мл, для детей 6-12 лет – 10 мл, принимать 2 раза в сутки. Также прописывают Ацетилцистеин, который принимают 3 раза в день, доза от 200 до 600 мг.
Лечение синдрома дистальной интестинальной обструкции включает применение высокоосмолярных растворов, панкреатических ферментов, регидратационных препаратов.
Если состояние ребенка тяжелое, необходимо лечение в стационаре.
К каким докторам следует обращаться если у Вас Муковисцидоз у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Муковисцидоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Муковисцидоз с точки зрения врача общей практики
У врачей МВ традиционно ассоциируется прежде всего с патологией легких, однако он представляет собой системное заболевание с поражением желудочно-кишечного тракта и других жизненно важных органов В медицинской практике МВ традиционно
 |
| У врачей МВ традиционно ассоциируется прежде всего с патологией легких, однако он представляет собой системное заболевание с поражением желудочно-кишечного тракта и других жизненно важных органов |
Муковисцидоз (МВ) — генетическое аутосомно-рецессивное (а/р) моногенное заболевание, обусловленное мутацией гена трансмембранного регулятора МВ (МВТР). Характеризуется нарушением секреции экзокринных желез жизненно важных органов с поражением прежде всего дыхательного и желудочно-кишечного тракта, тяжелым течением и неблагоприятным прогнозом [1, 2, 3]. Впервые выделено из группы целиакий в 1936 г. венским педиатром Гвидо Фанкони [9].
Первоначальная мутация возникла, вероятнее всего, где-то на границе современных Голландии и Германии. Ген обнаруживается, по европейским данным, с частотой 1 случай на 1500 человек, уступая по распространенности только синдрому трисомии [12]. Постепенно распространяется на восток, где заболеваемость явно нарастает одновременно как результат улучшения диагностических мер и как истинный показатель. Вероятность рождения больного ребенка, по европейским данным, составляет 1:2000 — 1:2500 живорожденных [13]. Число диагностированных больных в развитых странах равно 7-8 на 100 тыс. населения, из них количество больных старше 18 лет составляет 20%, а в США даже 32% [8]. В России большая часть этих больных не выявляется или выявляется поздно, нередко в запущенной стадии болезни, и поэтому распространенность МВ по нашей статистике не превышает 1:100 000, по расчетам же медико-генетического центра РАМН она должна быть 1:12 000 новорожденных [4].
После первых описаний МВ считался фатальным заболеванием, так как большинство детей не переживало пятилетний рубеж. До 80-х годов 80% больных не достигало возраста 20 лет [13]. Но и в современных условиях существует большой разброс ожидаемой продолжительности жизни больных, что обусловлено уровнем развития общества, осознанием актуальности проблемы, степенью организации специализированных центров. В Великобритании, США, Австралии новорожденным с МВ гарантируется 40 лет жизни, в других развитых странах — в среднем 31, в Латинской Америке — 10 лет (95% больных МВ здесь не выявляется), в России, по результатам работы центра МВ на базе республиканской детской больницы (Москва), — 16 лет. Лечение МВ требует больших финансовых вложений. Так, в США они составляют 15 тыс. долл. в год, в Великобритании — 11 тыс. ф. ст., в Российском центре МВ — 10 500 долл. в год [2].
Таким образом, МВ является важной медико-социальной проблемой, что обусловлено не только большими моральными, физическими и материальными затратами семьи, органов практического здравоохранения и общества в целом на диагностику, лечение и социальную адаптацию больных, но и достижениями научно-практической медицины, позволившими увеличить продолжительность жизни больных.
Ген МВ локализован на 7-й хромосоме (7q31). Передается а/р с различной степенью экспрессивности признаков. В одном гене может быть множество мутаций, каждая из которых характерна для определенной популяции или региона. Основная мутация дельта-F508, т. е. замена аминокислоты фенилаланина в 508-й позиции, встречается в России в 56% случаев, а в Москве — в 41%. Частота других мутаций — W1282X, N1303K и т. д. — 3-5% [4, 5, 11]. Тяжелое течение МВ свойственно гомозиготам по дельта-F508, а также при мутациях W1282X, G542X, N1303K как в гомозиготном состоянии, так и в сочетании с дельта-F508. Относительно легкое течение МВ наблюдается у детей с мутациями R334W, S1196X (даже в сочетании с дельта-F508). Но предсказать течение и прогноз болезни даже при одной и той же мутации сложно. Иногда при ранней диагностике МВ и адекватном лечении быстро развиваются необратимые изменения жизненно важных органов. В то же время у некоторых пациентов даже при поздней диагностике и соответственно позднем лечении наблюдалось благоприятное течение МВ, позволявшее им достичь взрослого, а иногда и зрелого возраста. Такой клинический полиморфизм можно объяснить генетическими особенностями самого ребенка, а также характером жизни, иммунными реакциями и т. д.
Патогенез МВ связан с дефектом синтеза белка, выполняющего роль хлоридного канала, участвующего в водно-электролитном обмене эпителиальных клеток дыхательных путей, желудочно-кишечного тракта, поджелудочной железы, печени, репродуктивной системы. В 70% мутаций в европейской популяции наблюдается потеря аминокислоты фенилаланина в белке. В связи с неспособностью дефектного белка адекватно выполнять работу хлоридного канала внутри клетки накапливаются ионы Cl–. Изменяется электрический потенциал в просвете выводных протоков, и внутрь клетки устремляется ион натрия. Последний в свою очередь выполняет роль насоса, что обусловливает усиленное всасывание воды из околоклеточного пространства [7]. В итоге сгущается секрет большинства желез внешней секреции, затрудняется его эвакуация, в органах возникают вторичные изменения, наиболее серьезные — в бронхолегочной системе. В стенках бронхиального дерева развивается хроническое воспаление различной выраженности, разрушается соединительнотканный каркас, формируются бронхиоло- и бронхоэктазы. В условиях постоянной обструкции вязкой мокротой и прогрессирующей деструкции легочной паренхимы бронхоэктазы становятся распространенными, нарастает гипоксия, развивается легочная гипертензия и так называемое «легочное сердце». Патогенез МВ включает в себя и другие механизмы. В частности, наблюдается уменьшение продукции IgА, снижение противовирусного иммунитета, образование интерферона, фагоцитарная активность лейкоцитов, особенно их микробицидное действие [1]. Альвеолярный макрофаг — основной фагоцит легких [7] — главный источник интерлейкина 8 (ИЛ8), ведущего хемоатрактанта для нейтрофилов. У больных МВ повышается концентрация ИЛ8 в мокроте и бронхоальвеолярной жидкости, положительно коррелирующая с тяжестью бронхолегочного процесса [10, 15]. Одновременно в большом количестве при МВ обнаруживают другие хемоатрактанты (С5а, лейкотриен В4), цитокины (ИЛ1, ИЛ6, альфа-фактор некроза опухоли), эластаза, играющие важную роль в формировании хронического воспаления [15]. Множество нейтрофилов, привлеченных в дыхательные пути, увеличивает количество гнойной мокроты. Разрушающиеся нейтрофилы освобождают ДНК, также увеличивающую вязкость мокроты. Эндо- и панбронхиту предшествует вирусное поражение носоглотки, гортани и бронхов, приводящее к гибели клеток мерцательного эпителия и открывающее путь для микробной флоры (тем более на фоне дефицита JgА). Как повреждающие агенты заявляют о себе бактерии, особенно синегнойная палочка, и эндогенные протеазы, прежде всего эластаза. Защитными факторами против последней являются альфа-один-антитрипсин и секреторный ингибитор лейкопротеаз, но у больных МВ они подавляются огромным количеством нейтрофильной протеазы. Это позволяет протеазам непосредственно разрушать эпителий и каркас бронхиального дерева, еще более изменяя мукоцилиарный клиренс. На ранних стадиях МВ в микробном пейзаже бронхов преобладает стафилококк, позднее — синегнойная палочка, что объясняется способностью патологического белка МВ изменять условия формирования и количественный состав «сахаров» на поверхности эпителиальной клетки дыхательных путей. Это облегчает адгезию микробов, особенно синегнойной палочки [11, 15, 16].
Бронхолегочные изменения преобладают в клинической картине и определяют прогноз у 95% пациентов [13, 16]. У врачей МВ традиционно ассоциируется прежде всего с патологией легких, однако он представляет собой системное заболевание с поражением желудочно-кишечного тракта, вторично — сердца, других жизненно важных органов. И хотя прогноз остается неблагоприятным и не все больные переживают 25-летний возрастной рубеж, МВ можно рассматривать как многодисциплинарную клиническую проблему, прежде всего на стыке педиатрии и терапии.
Пациенты с муковисцидозом и члены их семей должны наблюдаться в специализированных центрах. Но в нашей стране таких центров немного, а с учетом расстояний и отсутствия необходимых средств на дорожные расходы они и вовсе становятся малодоступными для пациентов. Поэтому принципы ведения больных с МВ должны быть знакомы врачам широкой лечебной сети.
Выраженный полиморфизм МВ определяет разные варианты его течения. В 8-20% гомозиготных случаев МВ манифестирует с рождения мекониальным илеусом с возможным исходом в мекониальный перитонит. В менее трагичных ситуациях стул обильный, с сильным отвратительным запахом, «жирный». У 1/3 больных наблюдается выпадение прямой кишки, но при назначении адекватной дозы современных пищеварительных ферментов это осложнение спонтанно проходит через 1,5-2 мес. Следует напомнить, что мекониальный илеус, как правило, указывает на наличие МВ у новорожденного (дифференциальная диагностика — ДД — проводится прежде всего [14] с синдромом семейной хлоридной диареи). У больных школьного возраста первыми симптомами могут быть «кишечные колики». При обследовании таких детей в брюшной полости пальпируются «плотные образования» (каловые массы, смешанные с густой плотной слизью), которые вызывают вздутие живота, повторные рвоты, запоры. Дистальная кишечная обструкция или эквивалент мекониального илеуса в его острой, подострой или хронической форме могут наблюдаться у подростков, юношей и даже взрослых [11, 14, 15], вызывая необходимость в проведении ДД с синдромами висцерального обкрадывания, верхней брыжеечной артерии, полипозов, врожденной и приобретенной интестинальной псевдообструкции.
После назначения ферментов кишечная симптоматика отодвигается на второй план, уступая место легочной. Острый дебют бронхолегочной патологии наблюдается нечасто. Обычно постепенно развивается хронический (в 1/3 случаев — обструктивный) бронхит. При рождении дыхательные пути интактны, но уже в периоде новорожденности и грудном возрасте возникает кашель, приступы удушья, одышка, иногда рвота, рецидивирующие бронхопневмонии. Затем формируются эмфизема, нередко — ателектазы, быстро появляются бронхоэктазы. Периодически возникает мучительный сильный кашель, особенно по ночам. Мокрота вязкая, иногда гнойная. Может быть симптоматика бронхиальной астмы. Вначале аускультативная картина вне обострений остается неизменной, но при тщательном обследовании обнаруживается небольшая одышка, увеличение объема грудной клетки в основном за счет переднезаднего размера, незначительное, но постоянное снижение экскурсии грудной клетки. Как следствие перегрузки малого круга развивается «легочное сердце». Хроническая гипоксия приводит к деформации концевых фаланг пальцев по типу «барабанных палочек» и ногтей — по типу «часовых стекол».
Поражение поджелудочной железы обусловливает синдром мальабсорбции с дистрофией, обильным жирным стулом. На поздних стадиях развивается сахарный диабет и — у 13% больных смешанной и кишечной формой МВ — цирроз печени. Цирроз печени типичен для мутаций W1282X, дельта-F508 и Х1303К. У 5-10% больных выявляют билиарный цирроз с портальной гипертензией. В целом же клинически, лабораторно, инструментально и морфологически изменения печени обнаруживают у 86% больных [2, 15, 16].
Так как поражаются все органы, содержащие слизеобразующие железы, типичны колитический синдром, хронический холецистит, синуиты.
1. Общие симптомы: дистрофия, отставание в физическом развитии, рецидивирующие хронические заболевания органов дыхания, полипы носа, упорно текущий хронический гайморит, хронический бронхит, рецидивирующий панкреатит, синдром мальабсорбции с «жирным стулом», «неясные» диспептические нарушения, цирроз печени, сниженная фертильность у женщин, дыхательная недостаточность, «тепловой коллапс». Хронические колиты, холециститы у родственников.
2. Потовый тест: ионофорез с пилокарпином. Повышение Cl более 60 ммоль/л — вероятный диагноз; концентрация Cl > 100 ммоль/л — достоверный диагноз. При этом разница в концентрации хлора и натрия не должна превышать 8-10 ммоль/л. Потовый тест для постановки окончательного диагноза должен быть положительным не менее трех раз. Потовую пробу необходимо проводить каждому ребенку с хроническим кашлем.
3. Химотрипсин в стуле [6]. Химотрипсины — группа эндопептидаз, образуются клетками поджелудочной железы как химотрипсиногены А, В и С. После поступления в желудочно-кишечный тракт активируются. Для определения химотрипсина в стуле необходимо не менее чем за 3 дня до исследования отказаться от приема пищеварительных ферментов. При МВ концентрация химотрипсина в каловых массах снижена. (Проба не стандартизована. Нормативные значения разрабатываются в конкретной лаборатории.) Дифференциальный диагноз проводится с экзокринной панкреатической недостаточностью любой другой этиологии, синдромом Швахмана, состоянием после резекции желудка по Бильрот II, белковым дефицитом.
Ложноотрицательные значения получают при незначительном и умеренном снижении экзокринной функции поджелудочной железы.
Ложноположительные значения могут быть при поздней отмене энзимных препаратов перед проведением пробы.
4. Определение жирных кислот в стуле [6]. В норме менее 20 ммоль/день. Пограничные значения — 20-25 ммоль/день. Проба положительна при снижении экзокринной функции не менее чем на 75%. Дифференциальный диагноз:
5. ДНК-диагностика. Наиболее чувствительная и специфическая. Ложные результаты получают в 0,5-3% случаев. Оправданна для стран, где частота дельта-F508 выше 80%. В России из-за относительно низкой частоты последней ДНК-диагностика затруднительна и дорога. Как отмечалось выше, частота разных мутаций варьирует среди этнических групп. Признано, что если ни одна из десяти «локальных» мутаций не обнаруживается на том или ином аллеле хромосомы ребенка и родители его не являются родственниками, вероятность МВ у данного пациента ничтожна. ДНК-обследование родителей и других членов семьи без клинических признаков болезни нецелесообразно, за исключением случаев пренатальной диагностики.
6. Пренатальная ДНК-диагностика. Исследование изоэнзимов интестинальной щелочной фосфатазы из околоплодных вод. Возможно с 18-20 недели беременности. Ложноположительные и ложноотрицательные значения получают в 4% случаев.
7. В настоящее время в нашей стране идентификации доступно около 75% мутантных хромосом, что не позволяет проводить массовый скрининг. Но возможно проведение каскадного скрининга [2], когда в центре находится семья больного МВ и родственники. Скрининг новорожденных может осуществляться методом IRT (иммунореактивный трипсин) или ВМ-лабстик-тест («Хехст»). Метод IRT относительно дорог и дает около 10% ложноположительных и ложноотрицательных результатов. ВМ-тест значительно дешевле, но может дать 15% ложноотрицательных результатов. Скрининг новорожденных представляется перспективным направлением, так как позволяет определить частоту МВ в стране, рано начать интенсивное лечение и идентифицировать семейные пары, нуждающиеся в генетическом консультировании.
Лечение МВ требует комплексного подхода. Еще раз следует подчеркнуть, что оно должно проводиться в специализированных центрах и под их контролем. Лечить ребенка невозможно без тесного сотрудничества с родителями. Поэтому родители должны быть информированы о сути заболевания, характере и особенностях течения процесса, методах лечения, обучены диагностике ухудшений, ряду лечебных и реабилитационных методов. В нашей стране дети с МВ имеют льготы, однако их перечень следует существенно расширить и продлить в возрастном аспекте. Визиты к врачу должны происходить не реже 1 раза в 3 мес. Оценивают антропометрические данные, функцию внешнего дыхания, общие анализы крови и мочи, копрограмму, анализ мокроты на флору и ее чувствительность к антибиотикам. По показаниям проводят рентгенографию грудной клетки, эхографию печени и сердца, исследуют иммунный статус. Желателен «дневной стационар», широко распространенный на Западе и хорошо принятый у нас пациентами и их родителями [2, 13, 15, 16]. Прежде всего вносится коррекция в лечебно-реабилитационный режим. Необходимо эффективно очищать бронхиальное дерево от вязкой мокроты, бороться с инфекцией и обеспечить хорошее физическое развитие больного. Кинезотерапия включает позиционный дренаж, клопф-массаж, вибрацию, специальные дыхательные упражнения, активные циклы дыхания, форсированную экспираторную технику, аутогенный дренаж, дыхание с положительным давлением на выдохе. Последняя процедура проводится под контролем врача, так как возможны осложнения вплоть до пневмоторакса. Обязательно применение бронходилятаторов, муколитиков (см. ниже), по возможности — амилорида (блокатор натрия) и/или «пульмозима» (ДНК-аза, производимая фирмой «Хоффман ля Рош»).
| Пациенты с муковисцидозом и члены их семей должны находиться под наблюдением в специализированных центрах. Но в нашей стране таких центров немного, а с учетом расстояний и крайней затруднительности дорожных расходов они становятся и вовсе малодоступными для пациентов. Поэтому принципы ведения больных с МВ должны быть знакомы врачам широкой лечебной сети |
Легочная патология. Частое применение антибиотиков. Они должны назначаться при ранних признаках активации воспаления с длительностью курсов до 2-3 недель. Многие антибиотики, эффективные по отношению к псевдомонадам, требуют внутривенного введения. При псевдомонадной инфекции (по антибиотикограмме!) эффективны аминогликозиды, цефалоспорины III поколения, фторхинолоны. Некоторые из цефалоспоринов и тобрамицин могут быть ингалированы. Последний в дозе 300 мг независимо от возраста 1 раз в сутки. При стафилококковом обсеменении эффективен котримаксозол, но клиренс его у пациентов с МВ повышен, поэтому надо увеличить обычную терапевтическую дозу.
Муколитики — непременный атрибут терапии МВ. Назначают как внутрь, так и в ингаляциях: N-ацетилцистеин 300-1200 мг/сутки. (Передозировка препарата ведет к лизису слизистой.) Бронхоскопическое введение муколитиков с последующей аспирацией секрета и антибиотиков в конце процедуры бронхиального лаважа (с дисперсией ультразвуком) — эффективный путь эндоскопического введения препаратов. Современные методики трансназальной гибкой бронхоскопии позволяют применять процедуру амбулаторно.
В случаях бронхоспастического синдрома — ингаляции бета-миметиков (длительное применение чревато развитием аритмий и дилятационной кардиомиопатии), а также кортикостероидов (системно или в ингаляциях) с целью уменьшить воспалительные процессы в легких (побочное действие — остеопороз, избыточный вес, инфекционные осложнения), нестероидных противовоспалительных препаратов. Эти средства снижают воспалительные реакции бронхиального дерева, которые приносят иногда больше вреда, чем собственно инфекционный агент. С этой точки зрения оправданно применение альфа-один-антитрипсина, сывороточного лейкоцитарного ингибитора протеаз, антицитокинов (прежде всего — антиинтерлейкины ИЛ2, ИЛ8). Альтернативные хлоридные каналы открывают АДФ и УДФ (уридиндифосфат).
В странах Северной Америки и в Европе производят пересадку легких или комплекса сердце—легкие, а также разрабатывают генно-инженерные подходы с коррекцией функции мутантного гена путем применения пневмотропных вирусов со встроенными в них генетическими конструкциями. В 1998 г. начата программа генной терапии МВ и в России.
Панкреатическая недостаточность. Хороший нутритивный статус — одна из основных целей в лечении детей с МВ. Поэтому необходима постоянная ферментная терапия. Пациенты с хорошим физическим развитием имеют лучший прогноз. Они более активны, лучше переносят физические нагрузки, имеют лучшие показатели функции внешнего дыхания и иммунитета. Эффективны (по нарастающей) панкреатин, мезим-форте, панзитрат, «Креон». Последние два в виде гранул и микротаблеток с рН-чувствительной оболочкой. Доза индивидуальна. Обычно начинают с 2–6 тыс ед. липазы на кг массы/сутки. Повышают постепенно, исходя из характеристик стула, показателей веса ребенка. Превышение дозы приводит к раздражению слизистой кишечника, воспалению. В крайне редких случаях возможны поствоспалительные стриктуры толстой кишки. Хороший эффект при поражении печени (холестаз, предцирроз, цирроз) оказывает назначение урсодезоксихолевой кислоты (урсосан) в сочетании с таурином, способствующим выведению желчных кислот, которые облегчают переваривание жиров.
Принципы ведения пациента, контрольные исследования. Питание должно превышать возрастные калорийные нормы на 10–15%, обязательно введение поливитаминов, микроэлементов. Белковая диета без ограничения жиров, но при адекватной заместительной терапии современными микросферическими ферментами с рН-чувствительной оболочкой.
Контроль массы тела. Снижение веса или плоская весовая кривая указывают на плохое ферментное обеспечение или на обострение хронического бронхолегочного процесса.
Бактериологическое исследование мокроты с антибиотикограммой или мазка из зева 1 раз в 6 месяцев и после обострения бронхолегочного процесса или при изменении цвета мокроты (зеленый цвет, примесь крови).
HbA1 — гликолизированный гемоглобин. У детей старше 8 лет определять 1-2 раза в год. При сниженной толерантности к глюкозе — чаще.
Рентгенографию органов грудной клетки делать при обострении бронхолегочного процесса, особенно при подозрении на пневмонию. Как контроль — 1 раз в год.
Эхокардиограмма (особенно правых отделов, легочной артерии) не реже 1 раза в год.
ЭКГ. 1–2 раза в год. По показаниям — чаще.
Функциональные пробы легких. Функция внешнего дыхания (обычно — с 6 лет, возраста кооперативного участия) и газы крови — 1 раз в месяц и после обострения бронхолегочного процесса.
Бодиплетизмография. С 8 лет — 1-2 раза в год. По показаниям — чаще. Функцию внешнего дыхания не исследуют в терминальной стадии, так как в префинальном периоде тесты обременительны для больного и не сказываются на лечении.
При подозрении на цирроз печени — ультразвуковые исследования, печеночные функции, протромбин, реже — биопсия.
Полипы носа. Стероиды ингаляционно или в виде мазевых аппликаций. Оперативное лечение нецелесообразно (вероятность рецидивов высока).
Пневмоторакс. Развивается у детей старшего возраста и взрослых. Вероятность рецидивирования высока. Необходимы покой, при объеме менее 10% легочного — минимум манипуляций. При напряженном пневмотораксе — дренаж, плевральная пункция. При рецидивах — удаление буллезной доли, плевродез.
Ателектазы. Необходимы бронхоскопии с бронхоальвеолярным лаважем и введением муколитиков, антибиотиков, дыхательная гимнастика.
Пневмонии. Общие принципы терапии. Крайне важны дренирующие мероприятия.
Кровохарканье. Как симптом переоценивается и вызывает неоправданную панику. Выглядит как примесь крови к мокроте, чаще всего обусловлено поражением слизистой бронхов. При легочном кровотечении (300 и более мл одномоментно или более 100 мл за 3 дня) — ангиографическая эмболизация или окклюзия кровоточащего сосуда. При неудаче — перевязка сосуда или резекция сегмента (доли).
Легочное сердце. При адекватной терапии развивается как манифестная форма только у взрослых. Им же свойственны и нарушения ритма сердца. Дигиталис при «легочном сердце» малоэффективен, желательно применение коринфара, нифедипина и гидралазина (последний опасен возможными аутоиммунными реакциями).
Аспергиллез. Ассоциируется с кортикостероидной терапией. Если аспергиллы обнаружены в мокроте случайно и не проявляются клинически, то лечения не требуется. Терапия назначается при распространенных бронхоэктазах, расширении бронхов, нарастании легочной симптоматики, особенно с признаками торпидной обструкции, повышении общего IgЕ и специфического IgE.
Аллергия и астма. У 25–48% больных наблюдается сочетание МВ и астмы.
Соледефицитный эксикоз. Может быть не только у новорожденных, но и у детей разного возраста и у взрослых, особенно в жаркое время года. Профилактика — обильное питье и достаточное поступление солей (3–8 г/сутки).
Сахарный диабет панкреатогенный. Развивается очень медленно, постепенно. Наблюдается у 2% детей и у 15% взрослых, больных МВ.
Кровотечение желудочное и из варикозных вен пищевода (при циррозе печени). Проводятся эндоскопическое склерозирование варикозно расширенных вен, частичная резекция селезенки, шунтирующие операции.
Камни желчного пузыря. Эндоскопическое удаление менее рискованно, чем лапаротомическое, при котором выше вероятность легочных осложнений.
Эквивалент мекониального илеуса у подростков и взрослых — частичная дистальная интестинальная обструкция с густым вязким стулом. При илеусе, не требующем хирургического вмешательства, — промывание гастрографином, гипаком, N-ацетилцистеином. При отсутствии эффекта — хирургическое вмешательство.
Пневматоз стенки кишки может быть обнаружен случайно и сам по себе не требует вмешательства.
Выпадение прямой кишки при адекватной ферментной заместительной терапии встречается очень редко.
Легочная остеоартропатия. Наряду с деформациями концевых фаланг могут появиться периоститические боли в длинных трубчатых костях. Для облегчения состояния назначают нестероидные противовоспалительные средства.
Деформации грудной клетки развиваются как итог легочной патологии.
Таким образом, объединенные усилия педиатров, терапевтов, бронхологов, гастроэнтерологов, специалистов по лечебному питанию, психологов, социальных работников при условии ранней диагностики и адекватной терапии, заинтересованном участии в лечении пациента и его родственников уже на сегодня способствуют изменению качества жизни и увеличивают ее продолжительность у больных МВ.

