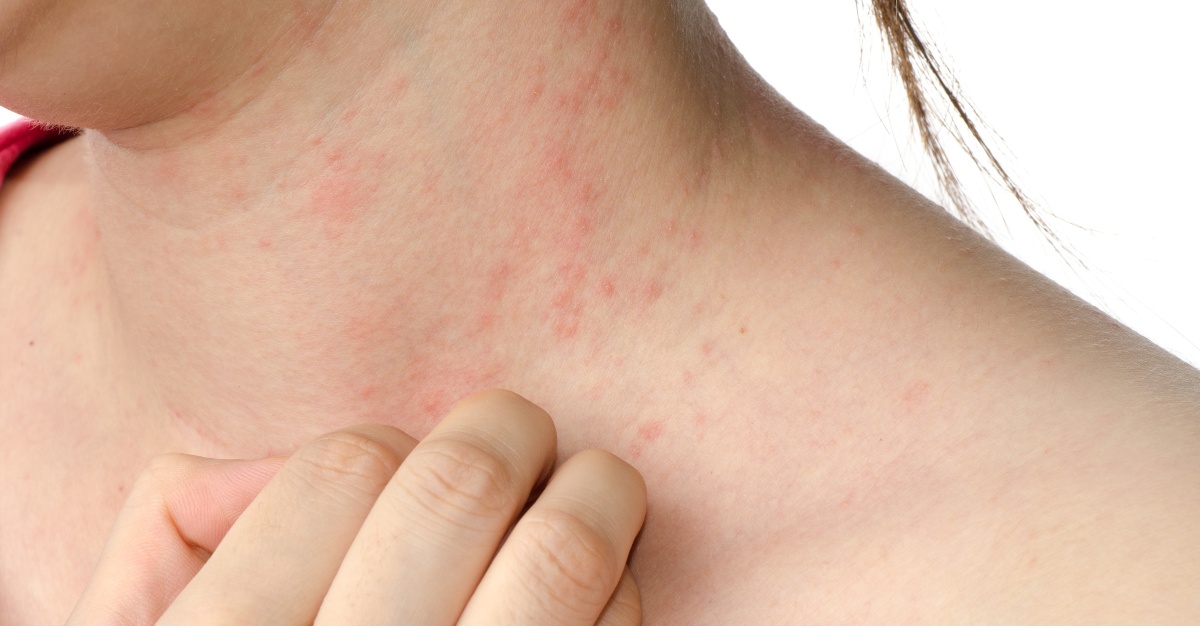
красные пупырышки на руках чешутся что это
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Крапивница — первые симптомы, причины появления
Крапивница — заболевание, характеризующееся высыпаниями в виде узлов и пузырей на коже, которые похожи на ожог крапивы. Могут происходить беспорядочно, постепенно высыпаясь и исчезая на разных участках тела. Бывает острой либо хронической формы, может возникать как аллергическая реакция. Чаще всего крапивница — это аллергическая реакция либо в редких случаях симптом заражения организма глистами.
Формы крапивницы
Острая форма. Проявляется резко, симптомы беспокоят 1-2 недели. В области сыпи появляется зуд, поверхность кожи горячая. Если крапивница появилась из-за аллергической реакции, то при избавлении от воздействующего аллергена симптомы быстро исчезают.
Хроническая форма. Сыпь распространяется медленнее, но держится дольше — больше 2 недель или месяц. Теряется аппетит, появляется головная боль, слабость, тошнота, а иногда происходят невротические расстройства. Особенно у детей, которые расчёсывают папулы, и в результате может развиться дерматит из-за попаданий бактерий на расчёсанные раны. На хроническое течение влияют внешние факторы (солнце, холод и т.д.).
Виды крапивницы
Симптомы крапивницы
При аллергической крапивнице возникают симптомы простуды: насморк, слезоточивость глаз и высокая температура. При осложнённой форме возникает отек Квинке, который может появиться на слизистой оболочке, губах, щёках, веках или в носоглотке.
Причина появления крапивницы
Крапивница может появиться не только по одной конкретной причине. В разном возрасте она может проявляться по разным причинам. Наиболее распространёнными являются:
У большинства случаев крапивницы неизвестная причина возникновения. Велика вероятность, что она может и резко пропасть. Но рассчитывать в полной мере на это не стоит.
Лечение крапивницы
Не рекомендуется заниматься самолечением. При первых симптомах следует обратиться к дерматологу. Специалист может точно сказать, что делать. Но общие рекомендации не помешают, и, возможно, даже помогут избавиться от крапивницы. Особенно, если говорить об остром симптоме.
Препараты для лечения крапивницы
При самостоятельном лечении (что крайне запрещается), необходимо учесть противопоказания и побочные эффекты от препаратов.
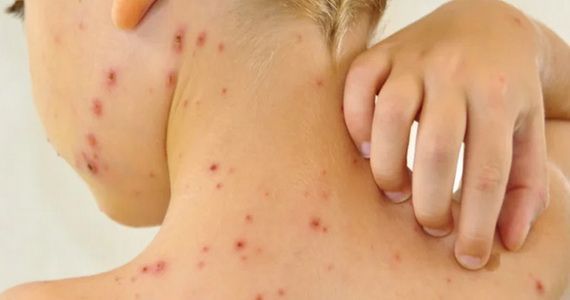
Красные пупырышки на руках чешутся что это
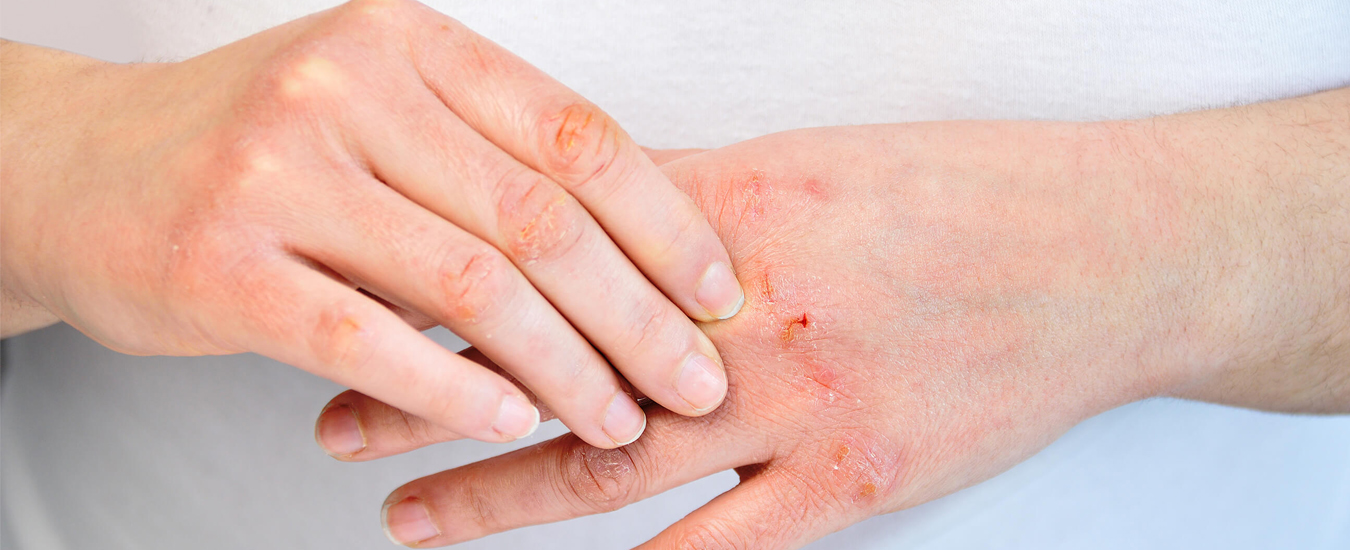
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
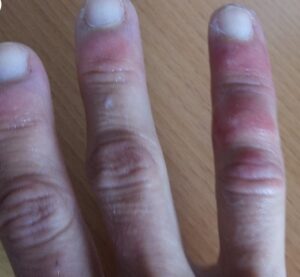
«Ковидные пальцы» и сыпь как симптомы Covid-19
10 ноября
Наша кожа является самым большим органом человеческого тела и способна специфически реагировать на все изменения среды человека, как внешние, так и внутренние, в том числе кожа реагирует и на инфицирование различными патогенными микроорганизмами, и новой коронавирусной инфекцией в частности.
Зачастую кожные проявления при вирусных заболеваниях являются одним из наиболее важных критериев в постановке окончательного диагноза, так, например, в случаях с корью, краснухой, ветряной оспой, опоясывающим герпесом и т.д. В свою очередь, при Covid-19 невозможно поставить диагноз, опираясь лишь на осмотр кожных покровов.
По статистическим данным, около 20% пациентов, заболевших Covid-19, имеют кожные симптомы. Несмотря на относительно недолгий период существования данного заболевания, накопленные знания позволяют выделить наиболее частые кожные проявления коронавирусной инфекции.
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
Все пациенты, о которых говорится в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией.
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
Исследователи из Парижского университета полагают, что нашли истинную причину появления похожих на следы обморожения ранок на пальцах ног, а иногда и рук у заразившихся коронавирусом.
Что такое «ковидный палец»?
Симптомы могут проявиться в любом возрасте, однако чаще всего страдают дети и подростки.
Для одних все проходит безболезненно, другие жалуются на сильнейшую боль и зуд, язвы и опухоли.
13-летняя жительница Шотландии София, к примеру, едва могла ходить и надевать обувь, когда у нее возникли симптомы «ковидного пальца».
В интервью Би-би-си она пожаловалась, что прошлым летом долго передвигаться могла лишь в инвалидном кресле.
Пораженные пальцы ног, а иногда и рук приобретают красноватый или фиолетовый оттенок. У некоторых людей возникают болезненные утолщения, иногда кожа становится грубой и шероховатой. Порой при этом выделяется гной. Симптомы могут сохраняться неделями, а то и месяцами.
Но часто у людей при этом не наблюдается других симптомов, которыми обычно сопровождается классический ковид, таких как постоянный кашель, повышенная температура, изменение или полная потеря вкуса и обоняния.
Отчего возникают эти симптомы?
Французские ученые обследовали 50 пациентов с подозрением на «ковидный палец» весной 2020 года и еще 13 пациентов со схожими по виду симптомами, не связанными с коронавирусной инфекцией, поскольку они были отмечены задолго до начала пандемии.
Результаты этих исследований, основанных на анализах крови и соскобов кожного покрова, говорят о том, что во всем могут быть виноваты два элемента иммунной системы, отвечающие за борьбу организма с вирусами.
Определенную роль в возникновении «ковидных пальцев» играют и клетки, устилающие капилляры, по которым кровь поступает к пораженным участкам.
По словам британского ортопеда доктора Айвена Бристоу, ранки на пальцах, как, например, те, что возникают у людей с нарушением циркуляции крови или во время особо холодной погоды, со временем исчезают сами. Однако некоторым пациентам требуется специальный курс лечения, включающий мази и иные лекарственные препараты.
По словам доктора Бристоу, установление причины возникновения «ковидного пальца» поможет разработать новые методы лечения и более эффективно справляться с заболеванием.
Представитель Британской ассоциации дерматологов доктор Вероник Батай отмечает, что «ковидный палец» очень часто отмечался на ранней стадии пандемии, однако с появлением нынешнего варианта коронавируса «Дельта» стал встречаться реже.
Это может быть связано с тем, что многие люди уже вакцинировались или получили иммунитет, ранее переболев коронавирусом.
Важно: если у вас появились высыпания на коже, при этом у вас имеются признаки ОРВИ (заложенность носа, насморк, потеря обоняния, кашель) или вы имели близкий контакт с пациентом, имеющим положительный тест на Covid-19, в первую очередь стоит обратиться к терапевту для исключения коронавирусной инфекции, при необходимости, уже терапевт может рекомендовать вам консультацию дерматолога.
Необходимо помнить, что в большинстве своем, кожные симптомы коронавирусной инфекции не являются жизнеугрожающим состоянием и лечатся симптоматически, принося лишь легкий дискомфорт, в свою очередь, осложнения со стороны внутренних органов, особенно дыхательной и сердечно-сосудистой системы, при поздно начатом лечении могут привести к серьёзным проблемам со здоровьем.
Кожный кандидоз: причины появления
Поделиться:
Пациенты часто задают вопрос: почему врачи часто посылают их то на анализы, то на консультации к «смежным» специалистам. Казалось бы, чего проще: высыпало на коже — лечи кожу, но, к сожалению, не все так просто…
Есть заболевания и состояния кожи, которые помимо обременения пациента собственными симптомами еще и являются маркерами, признаками какой-то более серьезной патологии внутренних органов. Одной из таких патологий является кандидоз кожи.
Случай из практики
Молодая, слегка за 30, полноватая дама, и до того жаловавшаяся на сухость кожи рук, начала ощущать зуд между пальцами кисти. Потом к зуду присоединилось покраснение, а кожа начала отслаиваться. Поскольку ей часто приходилось стирать и мыть посуду руками, и она сама, и доктора, лечившие ее, трактовали произошедшее как «аллергию на стиральный порошок».
Однако назначенное лечение (топические кортикостероиды и антигистаминные средства) приносило только временное облегчение, до конца симптомы не проходили никогда, а прекращение лечения вызывало сильное обострение дерматоза. Не помогали и неоднократные перемены стирального порошка и моющих средств.
Назначенное противогрибковое лечение принесло быстрый эффект, а коррекция диеты скомпенсировала начальные проявления диабета. Также я рекомендовал более щадящий режим для кожи рук, смягчающие кремы… С тех пор прошло 2 года. Дерматоз больше не рецидивировал, а дама, попавшая к дерматологу, смогла вовремя предотвратить дальнейшее развитие тяжелого эндокринологического заболевания.
Откуда берется кожный кандидоз?
Грибы рода кандида есть практически повсюду: в окружающей среде, на коже, в кишечнике здоровых людей, птиц, животных… Тем не менее большинство из нас не имеют кандидоза кожи, болеют только те, кому очень уж сильно «повезло».
Чаще всего поражения кожи и ее придатков вызывает Candida albicans, который в обычных условиях может входить в состав нормальной микрофлоры кожи и кишечника человека и животных. Существенно реже возбудителями являются другие кандиды (С. stellatoidea, С. tropicalis, С. parapsilosis, С. guillermondi,C. kursei, C. pseudotropicalis и др., более 160 видов), впрочем, в последнее время они стали встречаться чаще.
Факторы, влияющие на возможность развития кожного кандидоза, можно разделить на две основные группы — внутренние и внешние.
Чаще всего эти факторы сочетаются, как в вышеприведенном примере, когда агрессивная среда (растворы стирального порошка и моющих средств для посуды), до того вызывавшая только сухость кожи, с развитием внутренней патологии послужила толчком для развития грибковой инфекции.
О том, как проявляются симптомы кандидоза кожи, насколько заразно это заболевание и что делать, если его у вас выявили, я расскажу вам в одном из следующих материалов.
Товары по теме: [product strict=»глюкометр»](глюкометр), [product strict=»ТЕСТ-ПОЛОСКИ EASY TOUCH ГЛЮКОЗА»](тест-полоски глюкометр), [product strict=»флуконазол»](флуконазол), [product strict=»ПИМАФУЦИН 2%»](пимафуцин крем), [product strict=»нистатиновая»](нистатин мазь), [product strict=»клотримазол»](клотримазол)