назальные вакцины какие есть
Назальная вакцина усилит эффект «Спутника V». Но подойдет она не всем
Вирусолог Анатолий Альтштейн рассказал о принципах работы назальной вакцины
В России может появиться назальная форма вакцины «Спутник V». Сейчас она находится на стадии клинических исследований. По словам вирусолога Анатолия Альтштейна, такая вакцина будет вырабатывать сразу два вида антител в организме, а также принесет меньше побочных эффектов. Ее планируют использовать для ревакцинации.
Разработка назальной вакцины
Фармкомпания «Генериум» на основе разработок Института имени Н. Ф. Гамалеи сделала интраназальную форму вакцины «Спутник V» и подала заявку на проведение клинических исследований. Об этом рассказал ТАСС генеральный директор компании Даниил Талянский.
«Она переносится гораздо мягче, чем обычная вакцина, а по эффективности она ничуть не уступает, по тем данным, которыми мы располагаем сегодня, традиционной форме вакцины», — заявил он.
Компания надеется на то, что Минздрав РФ одобрит проведение исследований, а уже через шесть-восемь месяцев продукт можно будет зарегистрировать и сделать доступным для других. Талянский отметил, что массовое производство можно будет запустить уже следующим летом.
Вакцина будет вводиться через нос и точно так же, как и внутримышечный «Спутник V», будет проходить в два этапа, ревакцинация — в один. При этом ее хранение не требует специальных условий и замораживать ее не нужно.
Сам Центр имени Гамалеи также занимается разработкой назальной вакцины и уже успел получить разрешение от Минздрава на проведение клинических исследований. В них должны принять участие 500 добровольцев. Предполагается, что исследования завершат к концу 2023 года.
Эффект вакцины
Назальная вакцина поможет обеспечить стопроцентную защиту от коронавируса. Если сначала привиться обычным «Спутником V», а затем сделать ревакцинацию назальным препаратом, то есть очень большая вероятность не только защитить себя от тяжелой формы ковида, но и в целом от заражения коронавирусом. Об этом РИА «Новости» сказал директор Национального исследовательского центра эпидемиологии и микробиологии имени Гамалеи Александр Гинцбург.
«Мы предполагаем, хотя это надо будет изучать в ходе клинических испытаний, что такой иммунитет будет стерильным, то есть вакцинированный человек будет обладать не только гуморальным, но и мукозальным иммунитетом на уровне входных ворот», — сказал он.
Российский вирусолог, доктор медицинских наук, профессор НИЦ эпидемиологии и микробиологии имени Гамалеи Анатолий Альтштейн в разговоре с «360» объяснил, как именно будет работать вакцина. Во многом она ничем не отличается от обычной, просто вводится через нос.
«Вирус попадает на клетки носоглотки, проникает в них, вызывает там образование соответствующего антигена — и появляется иммунная реакция. Особенность этой иммунной реакции в том, что когда вирус проходит через слизистую оболочку и там возникает его эффект, то развиваются не только антитела IgG, но и антитела IgA», — отметил вирусолог.
Антитела IgA препятствуют проникновению коронавируса через слизистую оболочку. Такой иммунитет называют мукозальным. А если часть вируса все же проникнет в организм, то там его уже встретят антитела IgG.
Что касается побочных эффектов, то предполагается, что эту вакцину организм перенесет легче. Однако об этом пока рано говорить, поскольку результаты клинических испытаний еще не были опубликованы.
При этом Центр имени Гамалеи рассматривает новую форму вакцины исключительно как элемент ревакцинации. Ранее об этом же заявляла спикер Совета Федерации Валентина Матвиенко в разговоре с ТАСС.
«Назальная вакцина служит для повышения иммунитета носоглотки, через которую и проникает вирус. Но только для тех людей, кто либо переболел, либо вакцинировался, либо у них высокие антитела. То есть это дополнительная защита от вируса», — подчеркнула она.
Виды вакцин от COVID-19: какую выбрать
Оглавление
Сегодня поставить прививку от можно с использованием нескольких препаратов. Какие виды вакцин от ковида применяются в нашей стране? Чем они отличаются друг от друга? Какие прививки ставят в других странах? Давайте разберемся в этих вопросах.
Российские типы вакцин от ковида
В нашей стране в настоящий момент используются исключительно отечественные препараты.
Они разделяются на несколько групп:
Рассмотрим все вакцины от коронавируса более внимательно, определим их виды и отличия.
«Спутник V» (от Исследовательского центра имени )
Препарат создан на основе аденовируса (вируса, вызывающего ОРВИ) человека. Для разработки вакцины вирус лишили гена размножения. Благодаря этому он стал так называемым вектором (транспортным средством для доставки груза в клетки организма). В качестве груза в данном конкретном случае выступает генетический материал заболевания, против которого и работает препарат. Поступая в клетку, груз стимулирует выработку антител.
Важно! После введения первой дозы препарата организм человека от заражения еще не защищен. Это обусловлено тем, что антитела вырабатываются постепенно. Максимальный их уровень обеспечивается примерно через 2–3 недели после постановки второй прививки.
Иммунитет после вакцинации сохраняется примерно 2 года. При этом важно понимать, что антитела в крови присутствуют определенное количество времени, которое во многом зависит от индивидуальных особенностей пациента. В настоящий момент говорят о том, что хватает их примерно на год. При этом клеточный иммунитет сохраняется. Он защищает организм и после исчезновения антител.
«Спутник Лайт» (однокомпонентный вариант вакцины «Спутник V»)
Этот препарат отличается от исходного тем, что достаточно введения одной его дозы.
«ЭпиВакКорона» (от Центра «Вектор»)
Данная вакцина разработана на основе искусственно созданных фрагментов белков вируса. Благодаря этому она дает минимальное количество побочных эффектов. К основным относят возможную болезненность в месте инъекции и незначительное повышение температуры тела на короткое время. При этом и эффективность препарата является более низкой, чем у вакцины «Спутник V». Для повышения данного показателя проводится двукратная вакцинация с интервалом в 2–3 недели. На формирование иммунитета уходит около 30 дней. Ревакцинация по предварительным оценкам требуется примерно через 6–9 месяцев.
Разработчики уверяют, что препарат может обеспечить защиту организма от различных штаммов коронавируса. Но существует и другое мнение. Некоторые специалисты утверждают, что вакцина уязвима при мутациях вируса.
Иностранные виды вакцин от коронавируса
К ним относят: Pfizer/BioNTech и Moderna. Вирусные белки для производства препаратов синтезируются непосредственно в организме человека. Матричная РНК представляет собой своеобразную инструкцию. Прочитав ее, клетка начинает самостоятельно вырабатывать закодированный белок (фрагмент коронавируса). Препараты Pfizer/BioNTech и Moderna сегодня применяются для вакцинации в Великобритании, Израиле, странах Евросоюза, на Украине, в США и в других государствах. Прививки демонстрируют хорошую защиту от тяжелого течения заболевания. Это обусловлено тем, что вакцины проникают вглубь клеток, что имитирует инфицирование и приводит к формированию полноценного иммунитета. Недостатком препаратов является их недостаточная изученность.
Таким средством является вакцина AstraZeneca. Изготовлена она по принципу препарата «Спутник V». В качестве вектора в AstraZeneca выступает модифицированный вирус шимпанзе. Эффективность этой вакцины составляет 79%. При этом препарат на 100% защищает от тяжелого течения вирусной инфекции. Он используется в странах Евросоюза.
К ним относят Sinopharm и Sinovac.
Основными крупными поставщиками вакцин стали биофармацевтические компании из Китая. Они разработали препараты по принципу российского препарата «КовиВак». Вакцинация Sinopharm и Sinovac проводится не только в КНР, но и в Турции, ОАЭ, Чили, Аргентине и ряде других стран. Во время третьей фазы исследований определена общая эффективность препаратов, которая варьируется от 50% до 84%. При этом от тяжелого течения заболевания средства защищают на 100%.
Сравнение российских препаратов
Для правильного выбора прививки от коронавируса нужно сравнить между собой представленные препараты. Мы провели такое сравнение и оформили его в виде таблицы для вашего удобства.
| «Спутник V» | «Спутник Лайт» | «Кови Вак» | «Эпи Вак Корона» | |
|---|---|---|---|---|
| Срок формирования иммунитета (в днях) | 42 | 28 | Исследуется | 35-40 |
| Формирование антител (в процентах от вакцинированных) | У 98% | Почти у 97% | Исследуется | Более чем у 82% |
| Эффективность | Более 91% (в том числе для пациентов старше 65 лет) | Почти 80% | На стадии исследований | В настоящий момент не установлена |
Побочные эффекты вакцин
Необходимо сразу уточнить, что все побочные эффекты легкого и умеренного типов являются вариантом нормы.
В некоторых случаях также возможно развитие диареи.
После введения препарата пациент на 20–30 минут остается в медицинском учреждении. Это необходимо по причине риска развития аллергической реакции.
Преимущества обращения в МЕДСИ
Сводка по вакцинам для интраназального введения
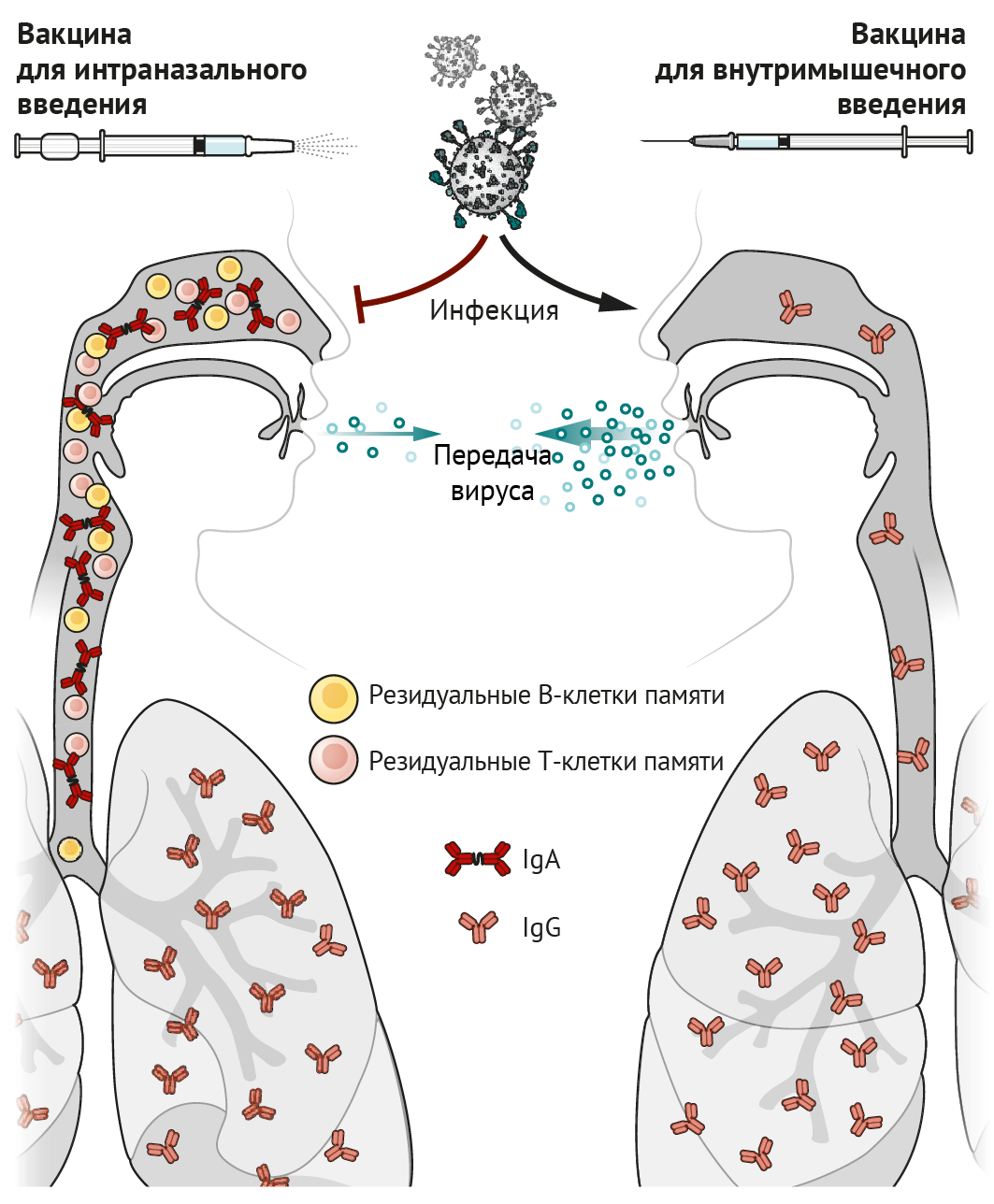
Высококонтагиозный коронавирус SARS-CoV-2, вызывающий тяжелый острый респираторный синдром, поражает дыхательные пути, а одним из способов его передачи является воздушно-капельный (аэрозольный). Следовательно, непривитым людям рекомендовано носить маски в общественных местах, соблюдать карантинные мероприятия при наличии симптомов и социальное дистанцирование. Несмотря на эти меры предосторожности, миллионы людей умирают. Поскольку волны пандемии следуют одна за одной, тема актуальности вакцин вновь занимает первые полосы газет. Кроме того, скорость разработки вакцинных препаратов на основе информационной (матричной) РНК (мРНК) возрастает. Однако, учитывая тропность вируса к тканям дыхательных путей, удивительно, что только семь из почти 100 вакцин против SARS-CoV-2, которые в настоящее время проходят клинические испытания, предназначены для интраназального введения. К преимуществам вакцин для интраназального введения относятся:
Идея о том, что интраназальная вакцинация преимущественно защищает дыхательные пути, не нова: еще в 1960-е гг. велись разработки живой аттенуированной вакцины против гриппа (ЖАВПГ), которая была одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Иммунологам давно известно, что инфекция верхних дыхательных путей (ВДП) или вакцинация стимулируют антительный ответ (в виде иммуноглобулина A [IgA]) как в сыворотке, так и в жидких средах тканей ВДП. Внутримышечные вакцины преимущественно стимулируют выделение IgG (накапливается в сыворотке). IgA играет важную роль в ВДП и носовых ходах, где происходит его активный транспорт через эпителий и высвобождение в просвет дыхательных путей в виде димера, связанного с секреторным компонентом, посредством чего формируется стабилизирующая конфигурация, позволяющая более эффективно нейтрализовать вирусы, такие как SARS-CoV-2 [1]. Напротив, IgG проникает через бронхиальное дерево в легочную ткань и защищает нижние доли легкого посредством пассивной транссудации через тонкий альвеолярный эпителий [2]. Возможно, IgG, выявленный в ВДП и носовых проходах, попадает в них из нижних отделов легких посредством мукоцилиарного транспорта. Однако высокая степень иммунной защиты носовых ходов с помощью IgG может быть достигнута только при высоких концентрациях данных антител в сыворотке крови [2]. Таким образом, вакцины, вводимые внутримышечно, стимулирующие высокие титры сывороточного IgG, могут снижать вирусную нагрузку в легких и носовых ходах.
CD8+ Т-лимфоциты являются еще одним важным компонентом противовирусного иммунитета; они уничтожают непосредственно инфицированные вирусом клетки, тем самым снижая репликацию вируса и ускоряя восстановление клеток и тканей от вирусной нагрузки. Некоторые активированные CD8+ Т-лимфоциты трансформируются в клетки памяти, которые сами по себе не могут предотвратить инфицирование, но способствуют запуску быстрых реакций в ответ на вторжение патогена и стимулируют эффекторные клетки. Примечательно, что В- и Т-клетки, стимулированные вакцинацией слизистой оболочки интраназальным способом или непосредственно инфекцией, экспрессируют рецепторы, способствующие закреплению на участках слизистой оболочки клеток, способных длительно функционировать и секретировать антитела; или благодаря этим рецепторам Т- и В-клетки могут существовать в качестве резидуальных клеток памяти. Резидуальные В- и Т-клетки памяти в легких и носовых ходах — незаменимые компоненты формирования иммунного ответа, они первыми реагируют на вторжение инфекции и необходимы для быстрого очищения тканей от вируса [3, 4]. Размещение резидуальных клеток памяти в дыхательных путях необходимо для того, чтобы оказался возможным их быстрый контакт с антигеном в данной области [3, 5]. Именно это означает, что способ введения вакцин, предназначенных для задействования резидуальных клеток памяти в процессе иммунного ответа в дыхательных путях, должен быть интраназальным.
По сравнению с вакцинами, вводимыми внутримышечно, интраназальные вакцины формируют две дополнительных линии «обороны»: индуцированный вакциной синтез IgA и резидуальные В- и Т-клетки памяти в слизистой оболочке дыхательных путей, создающие эффективный барьер для инфекционных агентов в этих областях. Даже в случае развития инфекции (например, вирусной или вызывающей перекрестные реакции с тканями макроорганизма) резидуальные В- и Т-клетки памяти, которые раньше сталкиваются с антигеном и реагируют значительно быстрее, чем циркулирующие по кровотоку клетки памяти, препятствуют репликации вируса и уменьшают его распространение по организму, а также, соответственно, снижают трансмиссивность инфекции (см. рисунок).
Таблица 1 | Вакцины против SARS-CoV-2 для интраназального введения, проходящие клинические испытания
Результаты доклинических испытаний вакцин на основе аденовирусных векторов, экспрессирующих шипиковый белок SARS-CoV-2 или его рецептор-связывающий домен (РСД), свидетельствуют о том, что интраназальное введение индуцирует длительный вирус-нейтрализующий антительный ответ (в виде сывороточных IgG), а также выделение антиген-специфических IgA и реакцию CD8+ Т-клеток дыхательных путей [6–8]. Более того, как интраназальное, так и внутримышечное введение вакцин на основе аденовирусных векторов предотвращает развитие пневмонии и истощения в модели инфекции. Однако животные, вакцинированные внутримышечным путем, продолжают выделять вирус из ВДП, тогда как у животных, вакцинированных интраназальным способом, наблюдается сниженная репликация и выделение вируса как из легких, так и из носовых ходов [8].
Аденовирусы — естественные патогены человека, и большинство взрослых людей подвергаются воздействию одного или нескольких штаммов, следовательно, у них могут оказаться антивирусные антитела, способные снизить эффективность вакцины (т. н. отрицательный перекрестный эффект). Однако интраназальная противогриппозная вакцина на основе вектора Ad5 (NasoVAX), вводимая в высоких дозах, работает аналогичным образом как у серопозитивных, так и серонегативных по наличию Ad5 людей [9]; возможно, это происходит по причине того, что вводимый объем вакцины способствует снижению локальных концентраций антител. Тем не менее, пытаясь избежать любого потенциального отрицательного воздействия вакцины, некоторые разработчики используют редкие штаммы аденовирусов человека или аденовирусов шимпанзе, с которыми большинство людей в популяции не сталкивалось.
В этой связи вакцина против SARS-CoV-2 на основе гриппозного вектора из университета Гонконга в процессе своей разработки может столкнуться с определенными препятствиями. Удаление гена вируса гриппа, кодирующего неструктурный белок 1 (NS1), в значительной степени ослабляет вектор (вирулентность самого вируса гриппа) и позволяет разработчикам заменить NS1 на РСД шипикового белка SARS-CoV-2. Как и вакцины на основе аденовирусного вектора, эта вакцина также должна вызывать синтез IgA к РСД на слизистых оболочках, а резидуальные клетки памяти также должны размещаться в дыхательных путях. Однако отрицательные перекрестные реакции со стороны уже существующих антител против гриппозного вектора могут снизить эффективность вакцины. Аналогичным образом, компания Meissa Vaccines разработала вектор из живого аттенуированного респираторно-синцитиального вируса (РСВ); в нем рецепторные белки F и G РСВ были заменены на шипиковый белок SARS-CoV-2. При интраназальном введении такой химерный вирус должен вызывать иммунные реакции в слизистой оболочке. Необходимо отметить, что существует предположение, согласно которому изменение поверхностных белков изменит клеточную тропность вируса, а также его иммуногенность. Уже существующие антитела против РСВ теоретически не должны мешать развитию иммунного ответа вследствие вакцинации, но уже существующие антитела против шипикового белка могут снизить его интенсивность.
Показателями эффективности живых аттенуированных интраназальных вакцин против SARS-CoV-2 также должны стать способность вызывать антительный ответ (в виде IgA) слизистых оболочек и формирование популяции резидуальных клеток памяти в ВДП. В отличие от векторных вакцин, экспрессирующих только шипиковый белок или РСД, живой аттенуированный вирус SARS-CoV-2 обладает преимуществом в экспрессии и потенциальной стимуляции иммунного ответа против всех вирусных белков, тем самым формируя иммунитет широкого спектра действия, который теоретически способен обеспечивать определенный уровень иммунной защиты против различных вариантов штаммов SARS-CoV-2. Хотя современные молекулярные методы минимизируют риск реверсии, живые аттенуированные вирусы сохраняют репликативную способность и противопоказаны детям младше 2 лет, людям старше 49 лет или лицам с ослабленным иммунитетом, поэтому живые аттенуированные вирусы SARS-CoV-2 и РСВ, экспрессирующий шипиковый белок, также могут столкнуться с пристальным изучением их потенциальной возможности вызывать побочные симптомы со стороны нервной системы [10].
При разработке живых аттенуированных вакцин необходимо обязательно брать в расчет опыт применения ЖАВПГ в прошлом. У детей чаще применяют интраназальный способ введения ЖАВПГ, нежели внутримышечный [11]. Вероятно, это отражает иммунологическую наивность детей (большинство из них за жизнь еще не сталкивалось с вирусом гриппа). Следовательно, отсутствует иммунный барьер для инфекции, провоцируемой ЖАВПГ в носовых ходах, и введение вакцины оказывается эффективным, приводя к формированию устойчивого антительного ответа (IgA) в слизистой оболочке и появлению резидуальных клеток памяти в ВДП. ЖАВПГ, вводимая интраназально, также эффективна у взрослых, но не в той же степени, что вакцина, введенная внутримышечно [11], отчасти потому что инфекция гриппа в анамнезе привела к формированию базового уровня иммунитета, который еще больше снижает вирулентность вируса в ЖАВПГ. Следовательно, живые аттенуированные вакцины против SARS-CoV-2 могут привести к формированию надежной защиты у наивных людей, но у людей, переболевших COVID-19 в анамнезе, может быть достаточная степень иммунной защиты для нейтрализации вакцины, что ставит под сомнение ее эффективность даже в качестве средства ревакцинации.
Только одна из интраназальных вакцин, проходящих клинические испытания, является инертной — это кубинская вакцина CIBG-669, в составе которой присутствует РСД, связанный с коровым антигеном вируса гепатита B (является мощным стимулятором Т-лимфоцитов). Поскольку инертные вакцины не зависят от наличия инфекции в анамнезе или экспрессии генов, иммуногенность таких препаратов не может быть нейтрализована уже существующими антителами. Однако растворимые белки в составе вакцин при попадании на слизистые ВДП, не приводят к нарушению целостности эпителия (что необходимо для эффективного развития иммунного ответа). Вместо этого они должны переноситься сквозь эпителиальный барьер специализированными микроскладчатыми клетками (M-клетки) [12], способными доставлять антигены к иммунокомпетентным клеткам под слоем эпителия.
Примечательно, что в списке интраназальных вакцин отсутствуют вакцины, в составе которых находится мРНК, инкапсулированная в липидный слой. МРНК-вакцины, вводимые внутримышечно, приводят к образованию высоких титров сывороточного IgG против антигенов, кодируемых мРНК. Исследования на животных моделях (грызуны) свидетельствуют, что вакцины, содержащие мРНК, также эффективны при интраназальном введении [13]. Однако важно различать интраназальную вакцинацию и назальную вакцинацию. Грызунам часто дают наркоз для интраназальной вакцинации, чтобы животные медленно и глубоко дышали, вследствие чего вакцинный биоматериал в полной мере попадает в легкие. В результате большая часть литературы (включая некоторые цитируемые здесь источники) об интраназальной вакцинации грызунов на самом деле относится к внутрилегочной вакцинации, которая может обеспечить более полную защиту, чем строго назальная вакцинация. Тем не менее, резидуальные клетки памяти из носовых ходов могут предотвратить попадание вируса в легкие [4]. Учитывая, что доставка вакцины непосредственно в нижние дыхательные пути может вызывать воспаление или привести к обострению таких состояний, как бронхиальная астма или хроническая обструктивная болезнь легких (ХОБЛ), введение интраназальных вакцин людям обычно осуществляют таким образом, чтобы предотвратить непосредственное попадание антигена в легкие.
Липидный состав имеет решающее значение для стабильности мРНК вакцины, для прицельного воздействия иммунокомпетентных клеток и высвобождения мРНК в цитозоль. Таким образом, успешность применения интраназальных мРНК-вакцин в будущем, вероятно, будет зависеть от разработки липидных наночастиц, на которые смогут воздействовать соответствующие типы клеток в носовых ходах. В отличие от вирусов и вирусных векторов, на поверхности липидных наночастиц нет белков, и теоретически они не должны нейтрализоваться антителами. Благодаря этому, тот же состав, что и при первом введении, может быть применен для ревакцинации. Однако сохраняется вероятность развития побочных эффектов, таких как повышенная усталость и недомогание, часто связанных с введением вакцин на основе мРНК. Следовательно, при разработке интраназальных вакцин, содержащих мРНК, важно учитывать эти аспекты во избежание побочных эффектов и повышенной реактогенности.
В конечном счете, цель вакцинации — стимуляция иммунитета на длительное время. Однако продолжительность антительного ответа (по антителам сыворотки) значительно варьируется в зависимости от недостаточно изученных свойств антигенов, инициирующих иммунную реакцию [14]. Антительный ответ в слизистой оболочке считается краткосрочным, однако его фактическая продолжительность зависит от того, как часто иммунокомпетентные клетки встречают определенный антиген. Аналогично, циркулирующие Т-клетки иммунной памяти самообновляются и сохраняются на длительные периоды времени, тогда как популяция Т-клеток памяти, находящаяся в легких, исчезает относительно быстро: в большей степени это касается CD8+ Т-клеток, чем CD4+ Т-клеток. Таким образом, действие интраназальных вакцин должно вносить равновесие между функционированием местного иммунитета в дыхательных путях и длительностью системного иммунитета. Однако эффективные стратегии вакцинации не должны ограничиваться одним путем введения. Действительно, клетки памяти, стимулированные вакциной, введенной внутримышечно, могут быть доставлены внутрь слизистой путем интраназальной ревакцинации слизистой оболочки [15]. Таким образом, идеальная стратегия вакцинации может быть следующей:
Вакцины от коронавируса в России и мире: обзор препаратов
На днях в России зарегистрировали третью вакцину от коронавируса Sars-Cov-2 (COVID-19). Если еще пару месяцев назад мы могли только мечтать о вакцинации, то уже сейчас каждый желающий может сделать долгожданную прививку, а в скором времени появится возможность выбирать препарат.
Разбираемся, как работают три российские вакцины и в чем их различия. А заодно сравним достижения отечественной медицины с зарубежными аналогами.
Мировая статистика по вакцинам от COVID-19
С самого начала эпидемии разработка вакцины стала приоритетной задачей всех развитых стран. По последним данным ВОЗ (от 26 января 2021 года), больше 60 вакцин во всем мире уже проходят клинические испытания. Еще более 170 исследуются на животных. Главную – финальную – фазу испытаний уже прошли или проходят 22 препарата. Три из них – российского производства. О главных игроках на рынке вакцин от коронавируса мы расскажем подробнее.
Российские вакцины от коронавируса
«Спутник V» («Гам-КОВИД-Вак», Центр имени Гамалеи)
Это первая вакцина в мире, поступившая в свободный оборот и, что особенно важно, уже прошедшая третью фазу испытаний. Ее действие наиболее хорошо изучено. Разработка зарегистрирована еще в августе 2020 года. Ее эффективность составляет 91,4 %, предупреждает развитие тяжелой формы заболевания в 100 % случаев. «Спутник V» зарегистрирована уже в 30 странах, и число государств, одобривших российскую вакцину для использования, растет каждый день.
Данная вакцина – векторная. В ее основе лежат сразу два неопасных для человека аденовируса, в которые встроили небольшой участок генома вируса Sars-Cov-2.
«Спутник V» рекомендован взрослым людям с 18 до 60 лет, а также пожилым. Как показали исследования, вероятность осложнений в группе пожилых людей не выше, чем в других группах.
Среди побочных действий болевые ощущения в месте инъекции, в более редких случаях – повышение температуры до 39 градусов, слабость, мышечная боль. Однако негативные реакции – исключение, и встречаются они нечасто.
«ЭпиВакКорона» (разработана в новосибирском научном центре «Вектор» Роспотребнадзора)
Рекомендована для лиц в возрасте 18-60 лет, испытания на группе пожилых людей еще не завершены.
Побочные эффекты: повышенная температура, боль в месте укола. Серьезных побочных действий нет.
«КовиВак» (от Центра имени Чумакова)
Последняя российская разработка. Дата регистрации – 20.02.2021.
У нее есть принципиальное преимущество: эта вакцина цельновирионная инактивированная, то есть в ее основе – «убитый» коронавирус SARS-CoV-2. По этому принципу работает большинство давно существующих и хорошо изученных прививок. Потенциально «КовиВак» должна обеспечить наибольшую защиту и полноценный иммунный ответ, потому что организм познакомится с цельным вирусом, а не только его фрагментом. «КовиВак» дает иммунной системе человека полный набор антигенов коронавируса, что, в свою очередь, произведет полный набор антител.
Предварительно иммунологическая активность вакцины оценивается в 85% (то есть у 15% испытуемых не выработались необходимые антитела к 28-му дню после введения препарата, однако иммунный ответ может произойти позднее).
Инъекция «КовиВак» рекомендована лицам от 18 до 60 лет. Пока нет информации о том, как реагирует иммунная система пожилых людей на данную вакцину. Исследования на детях и пожилых ожидаются в апреле. Массовая вакцинация от коронавируса «КовиВаком» возможна уже этой весной.
Иностранные вакцины от коронавируса
Практически все вакцины (и российские, и иностранные) имеют одинаковые побочные эффекты: повышенная температура, общее недомогание, головная боль, боль в месте инъекции. Все эти симптомы возникают нечасто и являются нормальной реакцией организма на действие препарата.
Особенно внимательными нужно быть людям с острыми аллергическими реакциями. Некоторые вакцины содержат аллергены, поэтому, прежде чем отправиться на вакцинацию, рекомендуется убедиться, что нет индивидуальной непереносимости компонентов препарата.
BioNTech и Pfizer
Вакцина, разработанная американской компанией Pfizer и ее немецким партнером BioNTech, была зарегистрирована в Евросоюзе первой. 9 ноября завершилась третья фаза клинических испытаний. Помимо стран ЕС, вакцина применяется в Австралии, Саудовской Аравии, Швейцарии, Норвегии, Исландии, Сербии и еще некоторых странах.
Эффективность разработки от Pfizer, подтвержденная последним исследованием, основанным на массовой вакцинации в Израиле (данные от 25.02.2021), составила 94%.
Moderna
Эффективность вакцины тоже оценивается в 94%, согласно предварительным данным клинического исследования фазы III. По решению компании, исследования продлятся до конца 2022 года.
Компания Moderna первой в мире начала проводить испытания собственной вакцины от коронавируса на людях. Уже сейчас вакцина от Moderna применяется в странах ЕС, Норвегии, Исландии, Гренландии и на Фарерских островах.
AstraZeneca
Векторная вакцина британско-шведского производства. В ее основе – аденовирус шимпанзе, переносящий ген S-белка коронавируса. По мнению ученых, тот факт, что при разработке вакцины использован аденовирус шимпанзе, а не человека, должен снизить риск аллергических реакций и выраженных побочных действий. Однако недостатком этого препарата, как и всех других векторных вакцин, можно назвать то, что сама технология новая, ранее не использовавшаяся в здравоохранении. Один из плюсов для производителей векторных препаратов – их скорость создания.
Вакцина зарегистрирована для применения в странах Евросоюза. Разрешена для экстренного использования еще в 20 странах, включая Украину.
CoronaVac
Janssen Pharmaceutica/Johnson & Johnson
Еще одна американская аденовирусная векторная вакцина. По итогам третьей фазы клинических испытаний, эффективность в разных регионах составила от 66 до 72%. Эффективность защиты от тяжелой формы коронавируса – 85% во всех группах испытуемых.