Назорея в неврологии что такое
Что такое синдром Гийена — Барре? Причины возникновения, диагностику и методы лечения разберем в статье доктора Жуйков А. В., невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
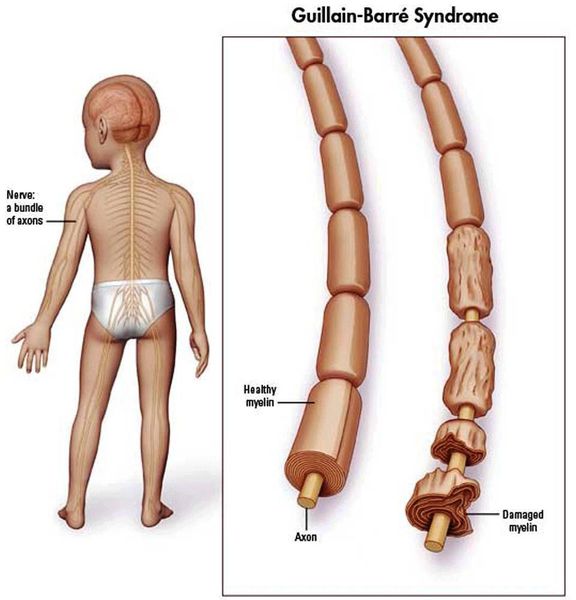
Синдром Гийена-Барре (ГБС) — острое аутоиммунное заболевание, которое охватывает группу острых нарушений периферической нервной системы. Характеризуется мышечной слабостью, а также болью и ползанием мурашек в начале болезни из-за поражения чувствительных волокон. Каждый вариант нарушений характеризуется особенностями патофизиологии и клинического распределения слабости в конечностях и черепных нервах.
У 70% пациентов с ГБС наблюдалось предшествующее инфекционное заболевание перед появлением неврологических симптомов.
Симптомы синдрома Гийена — Барре
Симптомы ОРВИ или расстройства желудочно-кишечного тракта отмечаются у 2/3 пациентов. Первыми симптомами ГБС являются парестезии пальцев конечностей, за которыми следует прогрессирующая слабость мышц нижних конечностей и нарушения походки. Болезнь прогрессирует в течение нескольких часов или дней, возникает слабость верхних конечностей и развиваются паралич черепных нервов. Параличи обычно симметричны и носят, конечно, периферический характер. У половины пациентов боль может быть первоначальной жалобой, что затрудняет диагноз. Атаксия и боль чаще встречаются у детей, чем у взрослых. Задержка мочи наблюдается у 10%-15% больных. Поражение вегетативных нервов проявляются головокружениями, гипертонией, чрезмерным потоотделением и тахикардией.
При объективном обследовании выявляется восходящая мышечная слабость, а также арефлексия. Сухожильные рефлексы нижних конечностей отсутствуют, но рефлексы верхней конечности могут вызываться. Мышечная слабость может задействовать и респираторные мышцы. Поражение черепных нервов отмечается в 35-50%, вегетативная нестабильность в 26%-50%, атаксия — в 23%, дизестезия — в 20% случаев. [1]
Наиболее распространенными признаками вегетативной дисфункции являются синусовая тахикардия или брадикардия и артериальная гипертония. У пациентов с тяжелой вегетативной дисфункцией наблюдаются изменения периферического вазомоторного тонуса с гипотензией и лабильностью артериального давления.
Нечастые варианты клинического течения болезни включают лихорадку в начале неврологических симптомов, тяжелую сенсорную недостаточность с болью (миалгии и артралгии, менингизм, корешковая боль), дисфункции сфинктеров.
Возможность ГБС должна рассматриваться у любого пациента с быстрым развитием острой нервно-мышечной слабости. На ранней стадии ГБС следует отличать от других заболеваний с прогрессирующей симметричной мышечной слабостью, включая поперечный миелит и миелопатию, острую токсическую или дифтеритическую полиневропатию, порфирию, миастению и нарушения электролитного обмена (например, гипокалиемия).
Патогенез синдрома Гийена — Барре
Нейрофизиологические процессы, лежащие в основе ГБС, подразделяются на несколько подтипов. Наиболее распространенные подтипы включают:
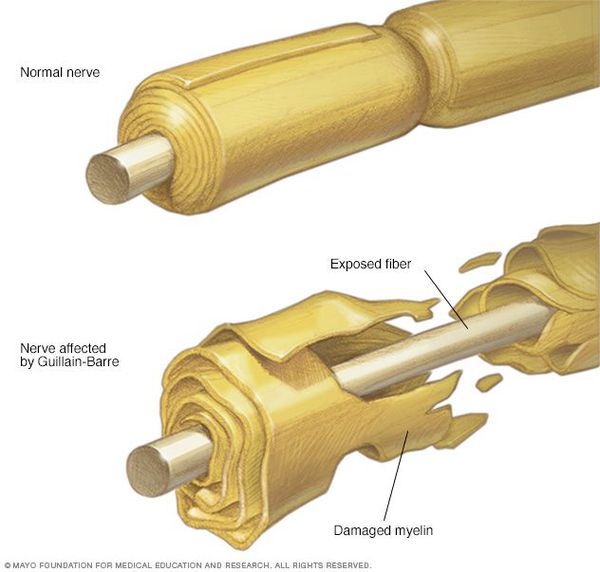
Считается, что ГБС развивается вследствие выработки антител против белка инфекционного агента, которые перекрестно реагируют с ганглиозидами нервных волокон человека. Аутоантитела связываются с миелиновыми антигенами и активируют комплемент, с формированием мембранно-атакующего комплекса на внешней поверхности клеток Шванна. Повреждение оболочек нервных стволов приводит к нарушениям проводимости и мышечной слабости (на поздней стадии может происходить и аксональная дегенерация). Демиелинизирующее поражение наблюдается по всей длине периферического нерва, включая нервные корешки.
Поражаются все типы нервов, в том числе вегетативные, моторные и сенсорные волокна. Вовлечение двигательных нервов происходит значительно чаще, чем сенсорных.
Осложнения синдрома Гийена — Барре
Пациенты с ГБС подвержены риску опасных для жизни респираторных осложнений и вегетативных нарушений.
Показания для перевода в отделение интенсивной терапии включают:
Осложнения проводимого лечения, требующие интенсивной терапии, включают перегрузку жидкостью, анафилаксию на введение внутривенного иммуноглобулина или гемодинамические нарушения при проведении плазмафереза.
У 15%-25% детей с ГБС развивается декомпенсированная дыхательная недостаточность, которая требует механической вентиляции легких. [2] Респираторные нарушения чаще встречается у детей с быстрым прогрессированием заболевания, слабостью верхних конечностей, вегетативной дисфункцией и поражениями черепных нервов. Интубация трахеи может потребоваться у больных для защиты дыхательных путей, проведения механической вентиляции легких. При ГБС быстрое прогрессирование, двусторонний паралич лицевого нерва и вегетативная дисфункция предопределяют повышенную вероятность интубации. Необходимо планирование ранней интубации для минимизации риска осложнений и необходимости проведения экстренной интубации.
Вегетативная дисфункция повышает риск эндотрахеальной интубации. С другой стороны, дисавтономия может увеличить риск гемодинамических реакций на препараты, используемые для индукции анестезии во время интубации.
Признаки, указывающие на необходимость механической вентиляции легких: [4]
Вегетативная дисфункция является основным фактором смертности при ГБС. Фатальный сердечно-сосудистый коллапс из-за вегетативной дисфункции наблюдается у 2%-10% тяжелобольных пациентов. [3] Мониторинг частоты сердечных сокращений, артериального давления и электрокардиограммы следует продолжать до тех пор, пока пациенты нуждаются в респираторной поддержке. Чрескожная кардиостимуляция может потребоваться при выраженной брадикардии. Гипотония корректируется восполнением объема циркулирующей крови (ОЦК), и, если пациент невосприимчив к восполнению ОЦК, применяются α-агонисты, такие как норадреналин, мезатон, адреналин.
При нестабильной гемодинамике непрерывная регистрация артериального и центрального венозного давления должна проводиться для контроля объема инфузионной терапии.
Артериальная гипертензия может возникать, но это осложнение не требует специального лечения, если оно не осложняется отеком легких, энцефалопатией или субарахноидальным кровоизлиянием.
Диагностика синдрома Гийена — Барре
Инструментальная диагностика
Люмбальная пункция
При люмбальной пункции результаты СМЖ обычно показывают повышенный уровень белка (> 45 мг/дл), без плеоцитоза ( Электронейромиография) — единственный инструментальный метод диагностики, позволяющий подтвердить диагноз ГБС и уточнить характер патологических изменений (демиелинизирующий или аксональный) и их распространенность. [3]
Игольчатая электромиография характеризуется наличием признаков текущего денервационно-реиннервационного процесса при полинейропатии. Исследуют дистальные мышцы верхних и нижних конечностей (например, переднюю большеберцовую мышцу, общий разгибатель пальцев), а при необходимости и проксимальные мышцы (например, четырёхглавую мышцу бедра).
ЭНМГ-исследование у больных с ГБС зависит от клинических проявлений:
Оценка основных ЭНМГ- параметров:
Первые признаки денервационного процесса появляются через две-три недели после начала заболевания, признаки реиннервационного процесса — через месяц.
Лечение синдрома Гийена — Барре
Общее поддерживающее лечение и уход
Пациенты, требующие интенсивной терапии, требуют тщательного общего ухода. Запор наблюдается более чем в 50% случаев пациентов с ГБС в результате динамической непроходимости кишечника.
При боли применяют парацетамол. Катадолон и трамадол применяют при выраженном болевом синдроме. При нейропатической боли эффективны карбамазепин и габапентин.
В лечении ГБС предпринимаются различные виды иммуномодулирующей терапии. [1] [2]
Внутривенный иммуноглобулин назначают в виде ежедневной инфузии (в дозе 0,4 гр/кг/день) в течение 5 дней в первые 2 недели болезни. Второй курс иммуноглобулина может потребоваться 5%-10% пациентов, при отрицательной динамике после первоначального улучшения. Механизм действия внутривенного иммуноглобулина, вероятно, многофакторный и, как полагают, включает модуляцию активации комплемента, нейтрализацию идиотипических антител, подавление воспалительных медиаторов (цитокины, хемокины).
Побочные эффекты иммуноглобулина включают головную боль, миалгию и артралгию, гриппоподобные симптомы, лихорадку. У пациентов с дефицитом IgA может развиться анафилаксия после первого курса внутривенного иммуноглобулина.
Плазмаферез способствует удалению антител, вовлеченных в патогенез ГБС. В течение каждого сеанса 40-50 мл/кг плазмы заменяют смесью 0,9% раствора хлорида натрия и альбумина. Проведение плазмафереза приводит к сокращению времени выздоровления и снижению потребности в искусственной вентиляции. Эти преимущества очевидны, если плазмаферез проводится в течение первых двух недель после начала болезни. Осложнения, связанные с плазмаферезом, включают гематому в области венопункции, пневмоторакс после катетеризации подключичной вены и сепсис. Плазмаферез противопоказан пациентам с тяжелой гемодинамической нестабильностью, кровотечением и сепсисом.
Комбинация плазмафереза и иммуноглобулина не показала клинических преимуществ.
Кортикостероиды не должны использоваться при лечении ГБС, т. к. не ускоряют выздоровление, не уменьшают вероятность ИВЛ и не влияют на долгосрочный результат. [2]
Прогноз. Профилактика
ГБС остается серьезным заболеванием, несмотря на улучшение результатов лечения. По сравнению со взрослыми, у детей чаще отмечается более благоприятное течение заболевания, с полным, а не частичным выздоровлением. Причинами неблагоприятного исхода при ГБС являются дыхательная недостаточность, осложнения искусственной вентиляции легких (пневмония, сепсис, острый респираторный дистресс-синдром и тромбоэмболические осложнения), остановка сердца, вторичная по отношению к дисавтономии.
Младшая возрастная группа (менее 9 лет), быстрое прогрессирование и максимальная мышечная слабость, потребность в искусственной вентиляции легких являются важными предикторами длительного двигательного дефицита. [4]
Неврология: что это такое, симптомы, лечение и профилактика
Неврология — это раздел медицины, который занимается изучением недугов центральной и периферической нервной системы. Она очень тесно связана с другими направлениями, а именно психиатрией, анатомией, нейрогенетикой и прочими. Ошибочно некоторые люди называют неврологией любые заболеваний нервной системы у человека. Но стоит всё же помнить, что это направление в медицине, а не конкретный недуг.
По статистике неврологические заболевания занимают одно из первых мест в мире по распространённости. Они могут возникать и активно развиваться в любом возрасте, а иногда даже ещё в утробе матери. В таких случаях речь идёт о врождённой патологии. Неправильный образ жизни, травмы и сильные стрессы также могут стать причиной развития заболеваний. С учётом современного ритма жизни первые признаки недуга могут появиться даже у молодых и, на первый взгляд, абсолютно здоровых людей.
Неврологические заболевания
Наиболее распространены следующие недуги:
При любом из неврологических заболеваний важно как можно раньше «забить тревогу» и обратиться к врачу. При появлении первых же признаков стоит непременно провести нужные исследования.
Неврология у детей
Непростое направление в медицине, которое требует максимальной внимательности и высокой квалификации специалистов. Неврология у детей значительно отличается от заболеваний у взрослых. Всё дело в том, что в совсем юном возрасте недуг развивается по-разному и сопровождается неожиданными симптомами и признаками, которые иногда даже не могут свидетельствовать о его наличии.
Неврологические заболевания у детей могут быть следствием:
Хоть неврологические заболевания у детей могут проявиться в любом возрасте, большинство из них можно выявить на самых ранних этапах и даже при беременности. Ранняя диагностика позволяет вовремя начать курс лечения, что увеличивает шансы на полное выздоровление и дальнейшее нормальное развитие.
Именно по этой причине молодым родителям настоятельно рекомендуется показывать ребёнка педиатру регулярно. В случае минимальных отклонений он направит на осмотр к неврологу и другим специалистам.
Причины заболеваний нервной системы и их симптомы
Что может стать толчком для появления и развития недугов? К ряду причин относятся:
Наиболее подвержены заболеваниям неврологического характера люди преклонного возраста ввиду увеличения вероятности ускорения дегенеративных процессов. Однако в последние десятилетия недуги «молодеют», поражая людей среднего возраста и младше.
Какие симптомы заболевания должны вас насторожить? Это:
Панические атаки, появление кома в горле и излишняя плаксивость также являются симптомами заболеваний нервной системы. Прийти на приём к врачу стоит даже при определении одного из них. Ранняя диагностика и выявление проблемы — залог успешного лечения и быстрого восстановления.
Диагностика
Условно все методы выявления неврологических заболеваний можно разделить на ручные, инструментальные и лабораторные.
В первом случае исследование проводит врач в кабинете с помощью специального молотка. Он проверяет чувствительность пациента различными способами. Если этого метода недостаточно или проблема серьёзная, специалист назначает дополнительные исследования.
Инструментальная диагностика проводится с помощью электроволнового, лучевого или ультразвукового оборудования.
К электрическим относят:
Все процедуры должны проводиться опытными специалистами, которые способны выявить признаки заболевания во время диагностики.
К лучевым методам относятся рентген, компьютерная, магнитно-резонансная и ядерно-магнитная томография. Они позволяют выявить опухоли и новообразования, кисты и черепно-мозговые травмы. На экран выводится изображение исследуемой области. Картинку можно увеличить или уменьшить для оценки угрозы или её поиска. К функциональным методам относят те радиоволновые исследования, в процессе которых можно увидеть орган в динамике.
В современной неврологии диагностировать заболевания помогают и ультразвуковые исследования: допплерография и эхокардиография.
Как оставаться здоровым
Основная причина появления заболеваний такого типа — нарушение работы нервной системы. Если они не являются патологией с детства, то их возникновение может спровоцировать хроническая усталость, постоянные стрессы на работе и дома, вредные привычки, а также недостаток витаминов в организме. Чтобы предотвратить развитие неврологических заболеваний, нужно всего лишь:
Причиной появления неврологических заболеваний может стать и злоупотребление алкоголем и табаком. Токсичные вещества разрушительно влияют на весь организм в целом. Курите? Бросайте! Организм поблагодарит вас хорошим самочувствием и отменным настроением. Что касается алкоголя, то от бокала хорошего вина за ужином не случится ничего плохого. Главное — знать меру.
Современные представления о синдроме Гийена–Барре в детской неврологии
Синдром Гийена–Барре (СГБ) — остро развивающееся демиелинизирующее заболевание периферической нервной системы, проявляющееся в виде парестезии конечностей, слабости мышц и/или вялых параличей (следствие поражения корешков спинного мозга, спина
Синдром Гийена–Барре (СГБ) — остро развивающееся демиелинизирующее заболевание периферической нервной системы, проявляющееся в виде парестезии конечностей, слабости мышц и/или вялых параличей (следствие поражения корешков спинного мозга, спинальных и черепных нервных стволов) [1]. Синонимами СГБ (Guillain–Barre syndrome) являются острая идиопатическая полинейропатия или острая полирадикулонейропатия.
По мере исчезновения заболеваемости острым эпидемическим («диким») полиомиелитом во всем мире, появились сообщения, что CГБ является основной причиной инвалидности (вследствие перенесенных нейроинфекций) у детей. Описываемое заболевание носит имена французских невропатологов Гийена и Барре (оно известно под названием синдрома Гийена–Барре–Штроля), но впервые было описано Landry O. в 1859 г. Хотя СГБ является сравнительно редким заболеванием, он распространен практически повсеместно (1–1,9 на 100 тыс. человек).
Этиология и патогенез. Этиология болезни достоверно неизвестна; поэтому СГБ именуется «идиопатической» полинейропатией. Тем не менее исследователи во всем мире склонны рассматривать механизмы возникновения и развития заболевания как иммунологически опосредованные [2].
Cреди патогенных микроорганизмов, инфицирование которыми предшествовало СГБ, отмечают возможную роль Campylobacter jejuni, цитомегаловируса, вируса Эпштейна–Барр, Mycoplasma pneumoniae, Haemophilus influenzae тип b и многих других инфекционных возбудителей [1].
Не исключается этиопатогенетическая роль многих видов иммунизации (антирабической, противодифтерийной, противополиомиелитной и др.).
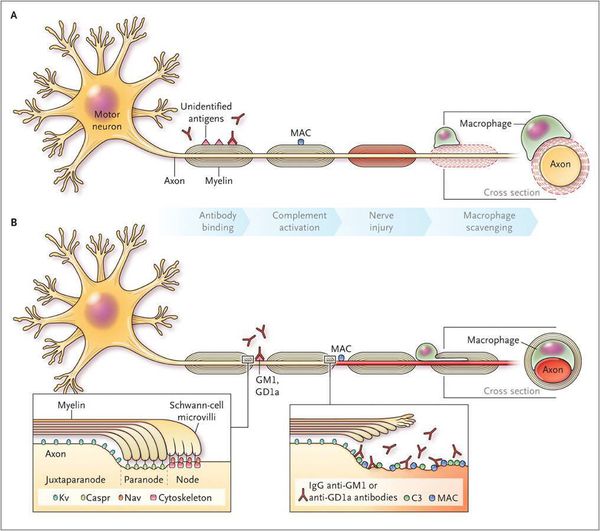
При классической форме СГБ поражаются волокна двигательных и чувствительных нервов, хотя основными структурами, подвергшимися патологическому воздействию, являются преимущественно корни двигательных нервов и смежные проксимальные сплетения. Характерна выраженная сегментарная воспалительная демиелинизация с очаговой и диффузной инфильтрацией Т-лимфоидными и моноцитарно-макрофагальными клетками на всех уровнях периферической нервной системы. Воспалительные клетки обычно аккумулируются вокруг мелких сосудов эндоневрия и эпиневрия. Предполагается, что Т-клеточной инфильтрации предшествует комплементопосредованное связывание антител с эпитопами, расположенными на поверхностной мембране шванновских клеток [1–2].
Морфологические изменения при острой и хронической воспалительной демиелинизирующей полинейропатии (ОВДПН и ХВДПН) напоминают таковые, отмечаемые при экспериментальном аутоиммунном неврите; патологические изменения при синдроме Миллера–Фишера также сходны.
При аксональных вариантах СГБ (острая моторно-аксональная нейропатия (ОМАН) и острая моторно-сенсорная аксональная нейропатия (ОМСАН)) признаки воспаления не выражены и основным эффектом воздействия на нервные волокна является аксональная дегенерация. При ОМАН «иммунной атаке» подвержены двигательные узлы Ранвье. Изменения, отмечаемые в ЦНС при ОМАН и ОМСАН, вторичны по отношению к дегенерации аксонов [1, 2].
Иммунопатоненез. В настоящее время СГБ принято рассматривать как приобретенную иммуноопосредованную нейропатию, развивающуюся вследствие аберрантной иммунной реакции на предшествующее иммуноактивирующее событие (вакцинация, перенесение вирусной инфекции и др.). Иммунопатологическая реакция приводит к аутоиммунному повреждению тканей, задействуя механизмы молекулярной мимикрии, суперантигенов и цитокиновой стимуляции. Ниже рассматриваются различные звенья иммунного патогенеза СГБ, включая гуморальное и клеточное, а также роль цитокинов и хемокинов.
Гуморальный иммунитет. Первым этапом в иммунопатогенезе СГБ является представление антигена наивным Т-клеткам, сопровождаемое их активацией. Активированные Т-клетки циркулируют по кровотоку и привязываются к венулярному эндотелию периферических нервов. Т-клетки пересекают гематоэнцефалический барьер, мигрируя через эндотелиальный слой в периваскулярную область, а затем направляются в эндоневрий (прослойка соединительной ткани, окружающая отдельные нервные волокна внутри нерва), задействуя механизмы молекул адгезии (селектины, лейкоцитарные интегрины и их контрарецепторы).
Заключительным этапом патогенеза СГБ является вхождение Т-клеток и аутоантител в эндоневрий вместе с макрофагами, где при помощи антительных и Т-клеточных механизмов идентифицируются аутоантигены на аксональных или шванновских клетках. Это приводит к выраженному тканевому повреждению, чему сопутствует активный фагоцитоз, осуществляемый клетками моноцитарно-макрофагальной линии. Роль сывороточных антител в патогенезе СГБ остается неясной [1].
C. jejuni является причинно-патогенным агентом примерно у трети пациентов с СГБ, а молекулярная мимикрия между ганглиозидами и липополисахаридами (ЛПС) данной бактерии способствует выработке антиганглиозидных антител. У пациентов с СГБ в ЛПС C. jejuni экспрессируются эпитопы GM1, GM1b, GD1a, GQ1b GalNAc-GD1a, а в одном штамме C. jejuni присутствуют сразу несколько ганглиозидоподобных ЛПС [2].
Антиганглиозидные антитела, идентифицируемые в высоких титрах в сыворотке крови у 40% пациентов с СГБ, принадлежат к трем классам: IgM, IgG и IgA. Указанные антитела вступают в реакции с эпитопами, расположенными преимущественно в аксоплазматическом отделе аксонов, а также в миелиновой оболочке (в меньшем количестве).
По мнению Legido A. et al. (2006), все более очевидно, что антигенная структура инфекционного агента, предшествующего развитию СГБ, определяет клинические проявления болезни [2]. Так, у детей с анти-GM1-антителами (IgG), представленными в сыворотке крови, чаще развивается острая моторно-аксональная нейропатия, а у пациентов со специфическими антителами против GM1b и GalNAc-GD1a отмечается тенденция к формированию быстро прогрессирующей и более тяжелой формы СГБ с преобладающей слабостью в дистальных отделах конечностей [2].
Предполагаемая патогенетическая значимость ганглиозидспецифических антител (IgG) при СГБ заключается в их способности снижать скорость нервной проводимости и активировать фагоциты через IgG-рецепторы (FcγRc).
Помимо ганглиозидов, представление антигена могут осуществлять и другие микробные структуры (так называемые «суперантигены»). Последние усиливают пролиферацию ганглиозидспецифических клонов Т- и В-лимфоцитов. Описываемые суперантигены — это молекулы, способные к активации лимфоцитов без классического взаимодействия между Т-клеточными рецепторами и антигеном комплекса HLA, а также между B-клеточными рецепторами и антигенами.
Еще одним возможным иммунопатогенетическим механизмом СГБ может являться гетеротипическое перекрестное связывание специфических и естественных рецепторов лейкоцитов. Взаимодействие между лимфоцитами слизистых оболочек и патогенными микроорганизмами, ассоциированными с СГБ, может запускать рецепторы, распознающие лейкоцитарный паттерн (PRR, pattern recognition receptors) — помимо ганглиозидспецифических В- и Т-клеточных рецепторов. Они считаются мощными иммуномодулирующими молекулами, распознающими прототипические структуры бактерий или вирусов. Перекрестное связывание PRR и В-клеточных рецепторов индуцирует активацию В-лимфоцитов.
Клеточный иммунитет. В аутоиммунных механизмах повреждения периферических нервов при СГБ задействованы Т-клеточные факторы, что подтверждается совокупностью иммунологических данных, полученных при обследовании пациентов с этой болезнью.
Van Rhijn I. et al. (2002) считают, что обнаружение ДНК C. jejuni в миеломоноцитарных клетках позволяет предполагать представление нейритогенных антигенов Т-лимфоцитам комплексом HLA класса II [5]. Cooper J. C. et al. (2000) выделили из нерва голени Т-клеточную субпопуляцию, экспрессирующую фенотип Т-клеточного рецептора Vγ8/δ1, что подтверждает гипотезу о возможной стимуляции C. jejuni подобных рецепторов в кишечнике, с превращением их в нейритогенные [6]. Ilyas A. A. et al. (2001) подтвердили, что Т-клеточнозависимые сывороточные антитела реагируют на ганглиозиды [7]. Все эти данные в совокупности указывают на селективное рекрутирование Т-лимфоцитов и макрофагов, приводящее к повреждению периферической нервной системы.
Tsang R. S. и Valdivieso-Garcia A. (2003), а также Kieseier B. C. et al. (2004) указывают, что цитокины и хемокины также активно участвуют в воспалительном процессе [8, 9].
Цитокины и хемокины. Когда иммунные клетки проникают в периферические нервы при СГБ, они высвобождают цитокины (их также продуцируют шванновские клетки). Способность шванновских клеток к иммунному ответу заключается в возможности инициации, регуляции и терминации иммунных реакций этими клеточными структурами. Они могут участвовать в процессах представления антигена и секреции про- и антивоспалительных цитокинов, хемокинов и нейротрофических факторов. Среди цитокинов, считающихся причастными к патогенезу СГБ, можно перечислить: интерлейкины: (ИЛ): ИЛ-18, ИЛ-12, ИЛ-10; лейкоз-ингибирующий фактор, а также фактор некроза опухолей-альфа. Некоторые цитокины индуцируют выработку провоспалительных медиаторов (гранулоцитарно-макрофагально колиниестимулирующий фактор, хемокины — MIP-1, простагландины и оксид азота), а также регулируют генерацию эффекторных Т- и В-лимфоцитов. При СГБ обнаружены высокие уровни хемокинов в различных физиологических жидкостях: в сыворотке крови — белок-аттрактант моноцитов, в ликворе — интерферониндуцибельный белок.
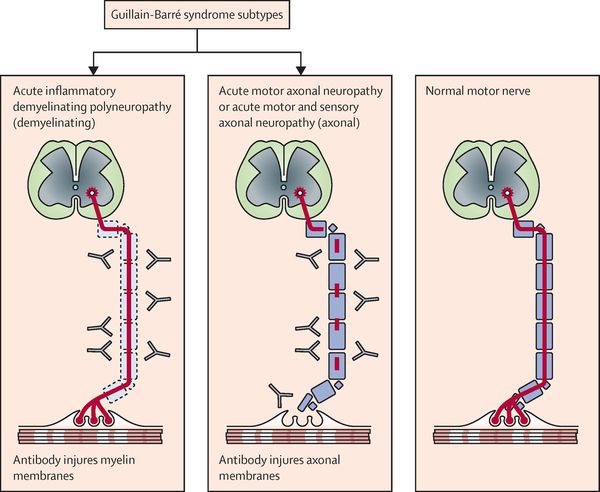
Клинические формы и генетические аспекты СГБ. Ранее принято было выделять всего две клинические формы синдрома Гийена–Барре: острую идиопатическую (до 95% случаев) и хроническую (рецидивирующую) — на долю последней приходились оставшиеся 5% случаев.
В настоящее время имеются основания рассматривать не менее пяти разновидностей СГБ (не считая редких/атипичных клинических вариантов болезни). В их числе: 1) ОВДПН, спорадический вариант СГБ, именно ОВДПН встречается чаще всего; 2) ОМСАН; 3) ОМАН; 4) синдром Миллера–Фишера (Miller Fisher syndrome); 5) ХВДПН.
Не менее значимыми представляются также иммуногенетические аспекты СГБ. Еще 30 лет назад Adams D. et al. (1977), исследовавшие антигены системы HLA у группы пациентов с СГБ, продемонстрировали, что гены, ассоциированные с локусами HLA-А и HLA-B, не оказывают влияния на появление заболевания [10]. Другими исследователями продемонстрирована связь между антигенами HLA-54, HLA-CW1, HLA-DQB*3 и CГБ, а также синдромом Миллера–Фишера.
В течении СГБ выделяют стадии прогрессирования, стойкой симптоматики и восстановления. Началу заболевания практически всегда предшествуют респираторные (вирусные) инфекции, иногда травмы или оперативные вмешательства, реже — переохлаждение. Первые симптомы СГБ чаще появляются при отсутствии выраженного повышения температуры тела. Классическими проявлениями болезни считается прогрессирующий (восходящий) паралич мышц конечностей, дыхательной мускулатуры, чему сопутствуют расстройства чувствительности по полинейропатическому типу, а впоследствии вегетативно-трофические нарушения.
ОВДПН. При этой форме СГБ клинические симптомы являются следствием нарушений сальтаторной проводимости по миелизированным аксонам (кондукционный блок). Примерно у двух третей пациентов за 2 недели до появления мышечной слабости отмечается эпизод респираторной инфекции или гастроэнтерита.
Неврологическая симптоматика появляется внезапно; у большинства пациентов отмечаются болевой синдром (до 80%) и парестезии (до 20%). Довольно типичны атаксия и парезы/параличи черепных нервов. Поражение симпатической нервной системы сопровождается различными дизавтономными нарушениями (профузное потоотделение, гипертензия, постуральная гипотензия и др.). Примерно у 30% пациентов отмечаются нарушения функций сфинктеров. Паралич дыхательной мускулатуры — типичное осложнение ОВДПН, требующее проведения ИВЛ и/или трахеостомии.
ОМСАН. Клинические проявления этой формы СГБ практически неотличимы от ОВДПН, но прогноз заболевания более серьезен (выраженная аксональная дегенерация с первичным поражением аксонов двигательных и чувствительных нервов; ожидается позднее и неполное восстановление нарушенных неврологических функций).
ОМАН. Это состояние является чисто моторно-аксональной нейропатией с поражением преимущественно проксимальной части мотонейронов. У части пациентов в дебюте ОМАН отмечаются лихорадка и геморрагический конъюнктивит, мышечная слабость асимметрична, а в ликворе отмечается плеоцитоз.
При электронейромиографическом исследовании (ЭНМГ-исследовании) выявляются снижение амплитуды потенциалов моторного действия, денервационный тип ЭНМГ, а также сохранение скоростей нейромоторной и нейросенсорной проводимости.
Cиндром Миллера–Фишера. Этот вариант СГБ характеризуется появлением наружной офтальмоплегии, атаксии и арефлексии в пределах первой недели после начала заболевания. Первыми признаками синдрома Миллера–Фишера обычно служат диплопия, а также двухсторонний парез лицевого нерва (до 50% пациентов); внутренняя офтальмоплегия отмечается у 70–75% детей.
Выраженность симптомов сохраняется на протяжении 1–2 недель, затем начинается восстановление неврологических функций, которое обычно бывает полным. При ЭНМГ-исследовании у некоторых детей регистрируется замедление проводимости по двигательным и чувствительным нервам. В ликворе у части пациентов отмечается умеренное повышение содержания белка и плеоцитоз; может присутствовать типичная альбумино-цитологическая диссоциация (как при ОВДПН).
ХВДПН. У части пациентов (5–10%) с ОВДПН на протяжении от двух месяцев до нескольких лет отмечается одно или большее количество рецидивов заболевания, что позволяет констатировать наличие у них ХВДПН. Факторы, инициирующие ХВДПН, в большинстве случаев остаются неизвестными, хотя в настоящее время предполагается, что они относятся к иммуноопосредованным механизмам.
У большинства пациентов с СГБ отмечается спонтанное выздоровление, хотя 10–23% больных могут нуждаться в ИВЛ. У 7–22% пациентов могут сохраняться неврологические нарушения (по завершении острого периода), а у 3–10% — отмечается рецидив заболевания.
Летальность при этом заболевании достигает 5–10% (чаще 2–5%). Обычно продолжительность стадии прогрессирования составляет приблизительно 4 недели, а стадии стойкой симптоматики — около двух недель. Активное восстановление продолжается на протяжении периода около 6 недель, в дальнейшем темпы восстановления снижаются.
Диагностика. Обновленные диагностические критерии классического СГБ по Asbury A. K. и Cornblath D. R. (1990) включают следующие признаки: прогрессирующая двигательная слабость с вовлечением более чем одной конечности; арефлексия или выраженная гипорефлексия; наличие в 1 мкл ликвора не более 50 моноцитов или двух гранулоцитов [14]. Дополнительные признаки, подтверждающие диагноз СГБ: первоначальное отсутствие лихорадки; прогрессирование в течение нескольких дней/недель; начало восстановления (неврологических функций) через 2–4 недели после прекращения прогрессирования; сравнительно симметричная мышечная слабость; умеренные признаки сенсорных нарушений, симптомы поражения черепных нервов; повышение содержания белка в спинномозговой жидкости (СМЖ) спустя одну неделю после появления симптомов; замедление скорости нервной проводимости или пролонгация F-волн; автономная дисфункция [14]. Помимо физикальных данных, свидетельствующих о наличии у пациентов полирадикулонейропатии, в диагностике СГБ большое значение принадлежит лабораторным методам исследования, среди которых особо необходимо выделить исследование СМЖ.
При анализе ликвора к числу диагностических критериев, подтверждающих СГБ, принято относить следующие три показателя: наличие повышенного содержание белка, повышение фракции альбумина, отсутствие сопутствующего нарастания цитоза. Именно отсутствие повышенного числа клеточных элементов в ликворе традиционно считается основным показателем, обеспечивающим врачей «ценными негативными результатами». Результаты электронейромиографии с пораженных мышц позволяет выявить при СГБ денервационный тип ЭНМГ-кривой.
СГБ следует дифференцировать от следующих состояний: острый полиомиелит, острый миелит, полинейропатия при дифтерии, ботулизм, миастения, острая полинейропатия (иного происхождения) и др.
Лечение. Дети с синдромом Гийена–Барре подлежат срочной госпитализации в отделение реанимации и интенсивной терапии. Специфического лечения заболевания не существует, но накоплен значительный опыт эффективного использования некоторых видов терапии: человеческих иммуноглобулинов для внутривенного введения, плазмофереза, кортикостероидов (их эффект сомнителен); других методов лечения (фильтрация ликвора, иммуносупрессанты — азатиоприн, циклофосфамид и циклоспорин, интерферон-бета, аутологичная трансплантация стволовых клеток и др.) [1, 2].
Механизм лечебного действия человеческих иммуноглобулинов для внутривенного введения при синдроме Гийена–Барре неизвестен. Предполагается, что при их введении происходит обеспечение антиидиотипическими антителами с селективным подавлением антимиелиновых антител. Вследствие того, что этиология заболевания пока точно неизвестна, профилактика синдрома Гийена–Барре не разработана.
Литература
В. М. Студеникин, доктор медицинских наук, профессор
В. И. Шелковский, кандидат медицинских наук
НЦЗД РАМН, Москва