Не закрывается глаз при неврите лицевого нерва что делать
Неврит лицевого нерва
Содержание
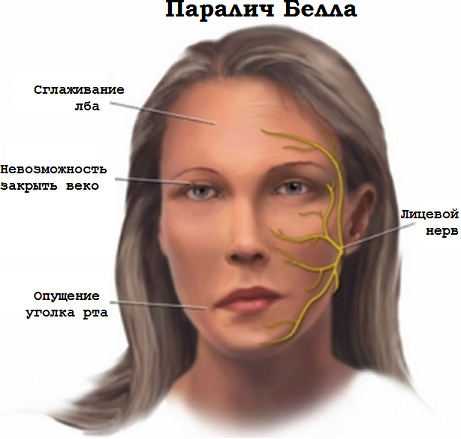
Неврит лицевого нерва или паралич Белла – поражение лицевого нерва, проявляющееся односторонним парезом или параличом мимических мышц лица. В результате в этих мышцах развивается слабость, приводящая к снижению (парез) или полному отсутствию (паралич) мимических движений и появлению асимметрии лица.
Невритом лицевого нерва заболевают один из 3-5 тысяч человек. Неврит лицевого нерва возможен в любых возрастных группах, средний возраст заболевших — 40 лет. Мужчины и женщины в целом болеют одинаково часто.
Причины
В зависимости от того, вызвано поражение лицевого нерва инфекцией или нет, различают первичный неврит лицевого нерва (неинфекционный) и вторичный, или симптоматический, неврит лицевого нерва (инфекционный).
К наиболее частым причинам первичного неврита лицевого нерва считают:
Принято считать, что вторичный неврит лицевого нерва — связан с инфекционным фактором, в первую очередь с вирусом простого герпеса типа I. Помимо герпеса он может быть вызнаван заболеванием уха – отитом, евстахиитом, мастоидитом (так называемые отогенные невриты).
Следует отметить, что неврит лицевого нерва может протекать и без воспалительного процесса. В таких случаях специалисты говорят о невропатии лицевого нерва.
Симптомы
Обычно неврит лицевого нерва развивается постепенно. В начале возникает боль позади уха, через 1-2 дня становится заметна асимметрия лица, создаётся характерная лицевая асимметрия на стороне поражённого нерва:
На здоровой стороне:
Все эти расстройства особенно заметны при попытке произвести активные мимические движения.
Пациент не может сомкнуть веки. Когда он пытается это сделать, его глаз поворачивается вверх (симптом Белла).
Слабость мимических мышц проявляется невозможностью осуществить движения ими:
К основной картине могут присоединяться дополнительные симптомы:
Диагностика
Основным методом обследования при невритах лицевого нерва является осмотр врача невролога, однако, в ряде случаев трубуются дополнительные лабораторные и инструментальные исследования, которые зависят от выявленной неврологом симптоматики:
В отдельных случаях врач может назначить:
Особенно важно, что в условиях Клиники ЭКСПЕРТ возможно коллегиальное обсуждение проблемы пациента с врачами других специальностей (консилиум терапевта, эндокринолога, оториноларинголога, иммунолога, стоматолога и др.). Это позволяет сократить количество «ненужных» обследований и ускорить постановку правильного диагноза, а значит — и назначение адекватного лечения.
Лечение
Эффективность лечения неврита лицевого нерва зависит от правильного выявления причины и своевременности начала терапии. Как правило, если пациент обращается к врачу неврологу как можно раньше, то вероятность выздоровления гораздо больше.
При диагнозе неврит лицевого нерва лечение следует начинать как можно раньше – желательно уже в первые часы после появления симптомов. В этом случае успешность лечения неврита лицевого нерва будет максимальной и в 75-80% случаев позволит полностью устранить симптомы заболевания. Лечение проводится индивидуально, в зависимости от причины симптоматики.
В течение 1-й недели заболевания пораженным мышцам необходим покой. В этом периоде назначают:
На 2-й неделе начинают массаж, ЛФК с постепенно нарастающей нагрузкой, проводят лейкопластырную фиксацию поражённых мышц, применяют парафиновые аппликации. С конца 2-й недели целесообразны применение антихолинэстеразных препаратов и дибазола; более интенсивная физиотерапия. В отдельных случаях проводят электростимуляцию.
Спустя 2-3 месяца при неполном восстановлении целесообразно назначение биостимуляторов. Следует использовать также рефлексотерапию. При неврите лицевого нерва также полезен лечебный массаж лица.
Уход за глазами при неврите лицевого нерва включает:
В условиях Клиники ЭКСПЕРТ лечащий врач может помочь пациенту, назначив лечение в комфортных условиях дневного стационара.
Прогноз
Прогноз неврита лицевого нерва зависит от его локализации и наличия сопутствующей патологии (отит, паротит, герпес). В 75% случаев происходит полное выздоровление, но при длительности заболевания более 3-х месяцев полное восстановление нерва встречается значительно реже. Рецидивирующие невриты имеют благоприятный прогноз, но каждый следующий рецидив протекает более тяжело и длительно.
Тяжёлые формы могут вызывать следующие осложнения:
При стойких остаточных явлениях в отдалённом периоде (спустя 2 года) решается вопрос об оперативном лечении
Рекомендации
Для того, чтобы без риска для здоровья выяснить причину неврита лицевого нерва, исключить другие причины слабости мимической мускулатуры и получить адекватное, современное, комплексное лечение, мы рекомендуем обратиться к квалифицированному врачу неврологу.
Часто задаваемые вопросы
Можно ли массировать лицо при неврите лицевого нерва?
Обычный классический массаж при неврите не показан, т.к. это может привести к контрактурам мимических мышц на пораженной стороне. Показан специальный «точечный» массаж и лечебная физкультура.
У меня 3 раза был неврит лицевого нерва. Есть ли профилактическое лечение, чтобы избежать его снова?
Все зависит от причин, вызывающих рецидивирующий неврит лицевого нерва. Если он провоцируется вазоневральным конфликтом (лицевого нерва и сосудов), то возможно оперативное устранение этого конфликта. В остальных случаях следует избегать провоцирующих факторов (переохлаждений общих и местных — околоушной области и пр.).
У моей мамы появилась асимметрия лица. Это от неврита?
Причиной асимметрии лица может быть не только неврит лицевого нерва, но и более тяжелые заболевания, например, острое нарушение мозгового кровообращения, опухоль (невринома) слухового нерва или др. Для уточнения диагноза Вашей маме следует обратиться к врачу неврологу.
Истории лечения
История №1
Пациентка Т. 39 лет, в течение 3-х лет перенес 2 рецидива неврита левого лицевого нерва. Пациентка обратилась к врачу неврологу Клиники ЭКСПЕРТ, когда на фоне переохлаждения вновь появилась асимметрия лица.
Пациент прошел курс гормонотерапии, внутривенных капельных инъекций в дневном стационаре Клиники ЭКСПЕРТ и курс восстановительной терапии, включая точечный массаж и занятия лечебной физкультурой. Мимические движения полностью восстановились.
В ходе дообследования при МР-томографии мостомозжечкового угла слева был выявлен вазоневральный конфликт левого лицевого нерва. Пациентка была направлена на плановое нейрохирургическое лечение.
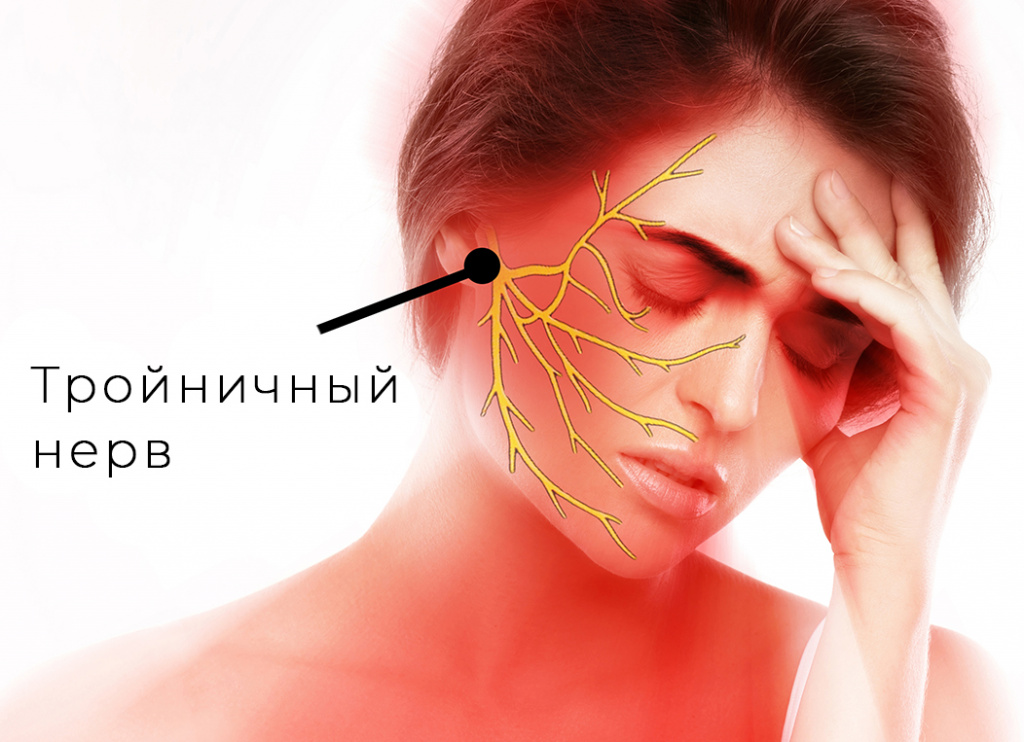
Невралгия тройничного нерва
Невралгия тройничного нерва (тригеминальная невралгия) – это очень распространенное заболевание. Оно проявляется сильными болями, а также сопутствующими нарушениями работы мимических и жевательных мышц, а также вегетативными проблемами. Поскольку оба тройничных нерва охватывают практически все лицо, боль может возникнуть в любой области.
Общая информация
Тройничный нерв состоит из чувствительных и двигательных волокон. Он берет начало в структурах головного мозга и делится на три ветви:
При невралгии поражается одна или несколько ветвей тройничного нерва, что и определяет основные симптомы патологии. Наиболее подвержены заболеванию люди после 45 лет, а женщины болеют чаще мужчин.
Причины возникновения
Причины невралгии тройничного нерва могут иметь разную природу:
Риск развития тригеминальной невралгии значительно повышается:
Симптомы
Со временем длительность каждого приступа невралгии увеличивается, а периоды затишья сокращаются вплоть до развития непрерывной ноющей боли.
Провоцирующим фактором выступает раздражение триггерных точек:
Человек нередко провоцирует приступ при выполнении гигиенических процедур (расчесывание волос, уход за полостью рта), при жевании, смехе, разговоре, зевоте и т.п.
В зависимости от места поражения боль захватывает:
Если поражение затронуло все три ветки или сам нерв до его разделения, боль распространяется на соответствующую половину лица целиком.
Болевые ощущения сопровождаются другим нарушениями чувствительности: онемением, чувством покалывания или ползанья мурашек. С пораженной стороны может отмечаться гиперакузия (повышенная слуховая чувствительность).
Поскольку тройничный нерв содержит не только чувствительные, но и двигательные пути передачи импульсов, при невралгии наблюдается соответствующая симптоматика:
Третья группа проявлений невралгии – это трофические нарушения. Они связаны с резким ухудшением кровообращения и оттока лимфы. Кожа становится сухой, начинает шелушиться, появляются морщины. Наблюдается локальное поседение и даже выпадение волос в пораженной области. Страдает не только волосистая часть головы, но и брови с ресницами. Нарушение кровоснабжения десен приводят к развитию пародонтоза. В момент приступа пациент отмечает слезотечение и слюнотечение, отечность тканей лица.
Постоянные спазмы мышечных волокон с больной стороны приводят к асимметрии лица: сужению глазной щели, опущению верхнего века и брови, перемещению уголка рта вверх со здоровой стороны или опущение с больной.
Сам пациент постепенно становится нервным и раздражительным, нередко ограничивает себя в еде, поскольку жевание может стать причинной очередного приступа.
Диагностика
Диагностикой невралгии тройничного нерва занимается врач невролог. Во время первого визита он тщательно опрашивает пациента, чтобы выяснить:
Базовый осмотр включает в себя оценку состояния кожи и мышц, выявление асимметрии и других характерных признаков, проверку качества рефлексов и кожной чувствительности.
Для подтверждения диагноза проводятся:
Лабораторная диагностика включает лишь общие исследования, позволяющие исключить другие причины болевых приступов, а также оценить состояние организма в целом (обычно назначается общий анализ крови и мочи, а также стандартный набор биохимических исследований крови). При подозрении на инфекционную природу заболевания проводятся тесты на выявления конкретных возбудителей или антител к ним.
Дополнительно назначаются консультации профильных специалистов: ЛОРа (при наличии признаков патологии носоглотки), нейрохирурга (при признаках опухоли или травмы), стоматолога.
Лечение невралгии тройничного нерва
Правильно подобранное лечение позволяет снизить частоту, интенсивность и длительность болевых волн, и в идеале добиться стойкой ремиссии.
Медикаментозное лечение
Тригеминальная невралгия требует комплексного лечения с использованием препаратов нескольких групп:
В обязательном порядке проводится лечение первопричины заболевания: устранение стоматологических проблем, прием препаратов для улучшения мозгового кровообращения и т.п.
Физиотерапия и другие немедикаментозные методики
Немедикаментозные методы хорошо дополняют лекарственную терапию и способствуют стабилизации состояния пациентов. В зависимости от состояния и сопутствующих заболеваний могут быть назначены:
Хирургическое лечение
Помощь хирургов незаменима, когда требуется устранить сдавление нерва. При наличии показаний проводятся:
Ряд операций направлен на снижение проводимости нервного волокна:
Осложнения
Без лечения тригеминальная невралгия постепенно прогрессирует. Со временем в одном из отделов мозга формируется патологический болевой очаг. В результате боль захватывает все лицо, провоцируется любым незначительным раздражителем и даже воспоминанием о приступе, а впоследствии приобретает постоянный характер. Вегетативно-трофические расстройства прогрессируют:
Ввиду постоянных болей у пациента нарушается сон и развивается выраженная депрессия. В тяжелых случаях больные могут покончить жизнь самоубийством.
Профилактика
Профилактика невралгии тройничного нерва – это комплекс несложных мер, значительно снижающих риск развития патологии. Врачи рекомендуют:
Лечение в клинике «Энергия здоровья»
Если Вас или Вашего родственника беспокоят сильные боли в той или иной части лица, неврологи клиники «Энергия здоровья» придут на помощь. Мы проведем полноценную диагностику для выявления причин патологии и назначим комплексное лечение. К Вашим услугам:
Преимущества клиники «Энергия здоровья»
Клиника «Энергия здоровья» – это многопрофильный медицинский центр, где каждому пациенту досутпны:
Невралгия тройничного нерва – это серьезная патология, которая может серьезно нарушить привычный образ жизни человека. Не позволяйте боли и страху завладеть Вашими мыслями, пройдите лечение в «Энергии здоровья».
Не закрывается глаз при неврите лицевого нерва что делать
ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Бескудниковский б-р, 59, а, Москва, 127486, Российская Федерация
Калужский филиал ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России
ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Бескудниковский б-р, 59, а, Москва, 127486, Российская Федерация
Офтальмологические проявления паралича лицевого нерва
Журнал: Вестник офтальмологии. 2018;134(3): 116-120
Гущина М. Б., Терещенко А. В., Мальков С. А. Офтальмологические проявления паралича лицевого нерва. Вестник офтальмологии. 2018;134(3):116-120.
Gushchina M B, Tereshchenko A V, Mal’kov S A. Ophthalmic manifestations of facial nerve palsy. Vestnik Oftalmologii. 2018;134(3):116-120.
https://doi.org/10.17116/oftalma20181343116
ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Бескудниковский б-р, 59, а, Москва, 127486, Российская Федерация
Паралич лицевого нерва — распространенная патология, причиной которой являются различные заболевания, травмы и последствия медицинских вмешательств. Наиболее часто встречающаяся периферическая форма паралича лицевого нерва приводит к острому одностороннему поражению мимических мышц лица с развитием паралитического лагофтальма. Отсутствие адекватной своевременной медицинской помощи опасно развитием грозных роговичных осложнений вплоть до перфорации роговицы, что может повлечь за собой потерю глаза как органа и ограничение профессиональной пригодности, трудоспособности и существенное снижение качества жизни пациентов. Пациенты с паралитическим лагофтальмом нуждаются в своевременном комплексном и поэтапном лечении с использованием различных методов коррекции, направленных на устранение анатомо-функциональных нарушений век и защиту роговицы. Патогенетически обоснованный метод хемоденервации мышц-поднимателей верхнего века, позволяющий восстановить защитную функцию верхнего века и предупредить роговичные осложнения, целесообразно использовать на ранних стадиях развития заболевания.
ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Бескудниковский б-р, 59, а, Москва, 127486, Российская Федерация
Калужский филиал ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России
ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Бескудниковский б-р, 59, а, Москва, 127486, Российская Федерация
Паралич лицевого нерва — распространенная патология, которая является следствием многих заболеваний (паралич Белла, инфекционные и иммуноопосредованные аболевания, опухоли, острые нарушения мозгового кровообращения и др.), травм (переломы основания черепа, нижней челюсти и др.), а также медицинских вмешательств (последствия нейрохирургических операций, осложнения мандибулярной анестезии и др.) [1—6].
По данным ВОЗ, поражения лицевого нерва занимают второе место среди патологии периферической нервной системы и первое — среди поражений черепных нервов. Ежегодно выявляют от 20 до 30 случаев лицевого паралича на 100 000 населения [7].
Центральный паралич лицевого нерва встречается редко, развивается при поражении нервной ткани выше его двигательного ядра. Проявляется дисфункцией мимических мышц контрлатеральной стороны нижней части лица и не сопровождается офтальмологической симптоматикой [8, 9].
Периферический паралич лицевого нерва встречается значительно чаще и развивается при его поражении от двигательного ядра до места выхода из шилососцевидного отверстия на одноименной стороне [8], что приводит к острому одностороннему поражению мимических мышц лица (prosopoplegia) [3]. При этом, независимо от этиологического фактора, клиническая картина характеризуется атонией мимических мышц лица, которая сопровождается развитием функциональных и эстетических расстройств в виде сглаженности кожных складок, симптома «паруса» (вздутие щеки при выдохе и разговоре в момент произношения согласных букв), нарушения жевания и артикуляции, нависания брови, а также дисфункцией круговой мышцы глаза, приводящей к нарушению защитной функции век: неполному смыканию глазной щели (lagophtalmus — «заячий глаз») с симптомом Белла (глазное яблоко поворачивается вверх и слегка кнаружи), атонии и вывороту нижнего века — в ряде случаев с расстройством пассажа слезной жидкости. При этом в отсутствие противодействия мышцам-поднимателям верхнего века (леватор, мышца Мюллера) со стороны круговой мышцы глаза, являющейся их антагонистом, возникает их относительная гиперфункция с развитием функциональной ретракции верхнего века. С течением времени наступают необратимые морфофункциональные изменения в комплексе мышц-поднимателей верхнего века в виде их фиброза и контрактуры, что дополнительно усугубляет степень лагофтальма и усиливает экспозиционные симптомы со стороны роговицы [10—12]. Кроме того, у части пациентов отмечается снижение базальной секреции слезы, а при сочетанном поражении лицевого и тройничного нервов на фоне лагофтальма частично или полностью утрачивается роговичный рефлекс [1, 13]. Вышеуказанные анатомо-функциональные расстройства приводят к воспалительно-дистрофическим изменениям глазной поверхности, наиболее опасным из которых является поражение роговицы (эрозии, кератиты и язвы). Это может приводить к стойкому помутнению роговицы, ее перфорации со значительным снижением остроты зрения вплоть до потери зрительных функций, а в тяжелых случаях — к возникновению эндофтальмита с последующей потерей глаза как органа [2, 3, 11, 14, 15].
Данные клинические проявления наряду с косметическими недостатками, обусловленными выраженной асимметрией лица, отрицательно сказываются на соматическом состоянии больных, приводят к хроническому психоэмоциональному напряжению, снижению трудоспособности и значительному ухудшению качества их жизни. Причем выраженность последних зависит от продолжительности данного заболевания и тяжести лагофтальма, для характеристики которого предложено выделять слабую, среднюю и тяжелую степени, соответствующие несмыканию глазной щели до 30%, от 30 до 70% и более 70% [3—5, 16, 17].
На начальных этапах лечения паралитического лагофтальма применяют увлажняющие препараты и мази [11], лакримальные окклюдеры [18], наружные утяжеляющие грузики [3, 19, 20], «увлажняющие камеры» [18], мягкие контактные линзы [21], физиотерапевтические процедуры (массаж, рефлексотерапия, электростимуляция) [17, 22]. Однако данные меры на фоне анатомо-функциональных нарушений век не всегда в полной мере позволяют стабилизировать развитие дистрофических изменений со стороны роговицы [13], что определяет необходимость проведения более радикального — хирургического — лечения, направленного на восстановление защитной функции век.
Все операции для коррекции паралитического лагофтальма по месту приложения можно разделить на операции, проводимые в области верхнего и/или нижнего века, и операции окклюзионного типа, обеспечивающие частичное сужение или полное закрытие глазной щели. По характеру воздействия операции подразделяют на динамические и статические [18, 23]. Статические операции проводятся с целью восстановления анатомической состоятельности век и уменьшения асимметрии лица, динамические — с целью частичного восстановления или замещения функции парализованных мышц [23].
На нижнем веке преимущественно выполняются статические операции, которые включают в себя операцию Кунта — Шимановского в разных модификациях: различные виды кантопластики нижнего века в сочетании с его подтягиванием, подвешиванием и рефиксацией к надкостнице на более высоком уровне [7, 18]. Данные операции позволяют получить удовлетворительные результаты, однако эффект от них нестойкий в связи с прогрессированием атонии тканей нижнего века и подглазничной области, что требует повторных хирургических вмешательств.
Предложены также хирургические методы, направленные на восстановление каркасной функции нижнего века путем ауто- и аллотрансплантации широкой фасции бедра, твердой мозговой оболочки, хряща и имплантации синтетических материалов [7, 18, 24]. Применяются также различные виды операций подвешивания нижнего века с использованием нитей и полосок из ауто-, алло- и синтетических материалов (сухожилия, ленты из консервированной склеры, перлоновые и капроновые нити, силиконовые ленты) [7].
Однако данные операции не лишены недостатков: эффект от имплантации биоматериалов нестойкий ввиду их постепенного рассасывания, при этом в послеоперационном периоде нередко развиваются асептическое воспаление, иммунологические и аллергические реакции. При использовании синтетических материалов возможно прорезывание имплантатов на фоне длительно текущей воспалительной реакции [7].
Наряду с коррекцией анатомо-функциональных нарушений нижнего века возможно проведение операций, направленных на улучшение подвижности верхнего века, поскольку в процессе мигания происходит восстановление слезной пленки [2, 11, 25]. Данные операции подразделяют на динамические (различные виды пластики лицевого нерва, направленные на его реиннервацию и восстановление частичного тонуса пораженных мимических мышц) и статические. Однако динамические операции не нашли широкого клинического применения, поскольку эффект от них развивается не сразу и крайне редко, они часто приводят к грубым косметическим дефектам с фиброзным перерождением пересаженных мышц [7, 18, 23, 26, 27].
С целью восстановления баланса между круговой мышцей и леватором верхнего века проводятся удлинение и рецессия леватора, резекция верхней тарзальной мышцы Мюллера [11] и растяжение кожи верхнего века с помощью экспандера [28]. Однако при данных операциях невозможно точно прогнозировать величину коррекции ретракции верхнего века и лагофтальма, что приводит к гипо- и гиперэффекту, асимметрии кожных складок и деформации глазной щели.
Для защиты роговицы при паралитическом лагофтальме проводятся различные операции по утяжелению верхнего века путем введения геля на основе стабилизированной гиалуроновой кислоты [18, 29, 30]. Преимуществами этого метода являются малая травматичность, возможность дробного введения с целью докоррекции, а также обратимость результата. Поэтому данный метод может быть использован в ургентных ситуациях, когда невозможно проведение более радикальных операций ввиду тяжелого соматического состояния пациента [18]. Однако косметический эффект от данного вмешательства сомнителен в связи со значительным увеличением толщины верхнего века и его деформацией.
Для коррекции положения верхнего века предложены операции по имплантации различных утяжеляющих имплантатов. Для этого используют пластинчатые и фрагментированные биологические и синтетические материалы: хрящ, силиконовую губку и др. [11, 31]. Однако данные методы малоэффективны из-за биологической нестабильности указанных материалов и невозможности точного дозирования эффекта [7, 11, 26]. Поэтому предложено утяжеление верхнего века монолитными [11] и звеньевыми имплантатами [18] из благородных металлов (золото, платина) различной массы и конструкции, которое осуществляется путем имплантации на тарзальную пластинку, апоневроз леватора верхнего века и на уровне орбитальной пластинки. Среди осложнений возможны миграция, протрузия и отторжение имплантата с развитием рубцовой деформации верхнего века [7, 18].
В качестве ургентной меры при развитии грозных роговичных осложнений применяют статические операции окклюзионного типа, различные виды частичной и полной тарзорафии временного и перманентного (постоянного) характера. К временным мероприятиям, направленным на коррекцию паралитического лагофтальма, относится шовная тарзорафия [18]. Перманентная (кровавая) тарзорафия, среди которой различают наружную, центральную и полную, более широко используется при данной патологии [18, 32, 33], особенно при наличии умеренного растяжения нижнего века [18]. Такие операции могут быть выполнены как отдельно, так и в комбинации со статической подтяжкой лица и постановкой спейсера [18, 34].
Среди недостатков данных методов можно отметить выраженный косметический дефект, обусловленный деформацией глазной щели, резкое ограничение поля зрения и расстройство бинокулярных функций. Экспозиционные симптомы при этом полностью не купируются, поэтому осложнения со стороны роговицы прогрессируют [1].
Для статического сужения глазной щели также предложены методы проведения через веки различных нитей (силиконовые, аллонити, лески и др.) и полосок [7, 18, 26]. Однако данные операции сопряжены с деформацией глазной щели, остаточным лагофтальмом, частичным ограничением поля зрения и высоким риском осложнений в виде воспалительной реакции на инородное тело, а также прорезывания нитей, приводящих к рубцовой деформации век с выраженным косметическим дефектом [7, 18, 35].
Альтернативным малоинвазивным методом, предложенным зарубежными авторами (Adams G., Kirkness C., Lee J. и Dilly N.) в 1987 г., является введение ботулотоксина типа, А в комплекс мышц-поднимателей верхнего века (леватор и мышца Мюллера) с целью их хемоденервации. Введение ботулотоксина типа, А патогенетически обосновано тем, что путем хемоденервации устраняется мышечный дисбаланс между круговой мышцей глаза и леватором верхнего века [36]. Данный метод вошел в клиническую практику в качестве ургентной меры защиты роговицы для замены хирургической тарзорафии на медикаментозную [30, 32, 37—40]. Кроме того, его выбор предпочтителен у пациентов с тяжелым соматическим или психологическим состоянием, а также при их отказе от оперативного вмешательства [11, 41]. Среди недостатков можно отметить временный эффект хемоденервации и необходимость повторного введения ботулотоксина типа А, а также требование квалификации врача.
По данным литературы, после введения препарата развивается временный частичный или полный ботулотоксин-А-индуцированный птоз верхнего века на срок от 4 нед до 1,5 года [13, 37, 39—42]. Это позволяет обеспечить смыкание глазной щели и восстановить защитную функцию век, предупредить тяжелые осложнения со стороны роговицы или улучшить ее состояние при наличии последних. В зависимости от клинической картины и особенностей течения заболевания возможно повторное введение данных препаратов.
Таким образом, хемоденервация является лечебно-профилактическим и патогенетически обоснованным методом, поскольку обеспечивает устранение мышечного дисбаланса между круговой мышцей глаза и мышцами-поднимателями верхнего века, позволяет предотвратить развитие ретракции века и необратимые морфофункциональные изменения (фиброз и контрактуру) [30, 34, 37, 43—45]. Однако в литературе отсутствуют четкие сведения о выборе препарата и расчете его дозы.
Анализ специализированной литературы показал, что роговичные осложнения, возникающие при периферическом параличе лицевого нерва, — это наиболее сложная проблема, с которой приходится сталкиваться врачу-офтальмологу. Основной причиной указанных осложнений является дисфункция круговой мышцы глаза, приводящая к нарушению защитной функции верхнего века, что характеризуется неполным смыканием глазной щели, нарушением мигания, моргания и зажмуривания глаза, а также атонии и вывороту нижнего века, усугубляющему экспозиционные симптомы. Без адекватной медицинской помощи на фоне паралитического лагофтальма роговичные осложнения имеют тенденцию к быстропрогрессирующему течению с неблагоприятными исходами вплоть до перфорации роговицы, что может повлечь за собой потерю глаза как органа, ограничение профессиональной пригодности, трудоспособности и существенное снижение качества жизни пациентов.
Поэтому своевременная коррекция анатомо-функциональных нарушений век является профилактикой роговичных осложнений, а при их наличии — непременным условием, обеспечивающим успешное лечение. Без нее лечение роговичных осложнений неэффективно, и даже лечебная кератопластика не дает стойкого результата, поскольку в послеоперационном периоде развивается аналогичное поражение трансплантата [14].
Учитывая высокую вероятность неблагоприятных исходов, лечение паралитического лагофтальма должно быть комплексным и своевременным, включать на ранних стадиях заболевания патогенетически обоснованные лечебно-профилактические мероприятия (хемоденервация леватора и мышцы Мюллера), позволяющие устранить ретракцию, предотвратить формирование контрактуры верхнего века, обеспечить защиту глазной поверхности и тем самым не допустить развития роговичных осложнений. Однако данный метод требует дальнейшей доработки по выбору препарата, дозе ботулотоксина типа, А и способу его введения для обеспечения оптимальных функционально-эстетических результатов.
Выводы
1. Паралитический лагофтальм, возникающий в результате периферического паралича лицевого нерва, отличается многообразием клинических проявлений и является сложной медико-социальной проблемой, требующей медицинской, эстетической, профессиональной и психологической реабилитации пациентов.
2. Лечение паралитического лагофтальма должно быть комплексным и направленным на восстановление смыкания век, достижение правильного положения нижнего века и защиту глазной поверхности.
3. Учитывая высокий риск развития грозных роговичных осложнений при паралитическом лагофтальме, очень важно начинать лечение в ранние сроки, не дожидаясь развития указанных осложнений и используя альтернативные малоинвазивные методы, позволяющие предотвратить необратимые морфофункциональные изменения в мышцах-поднимателях верхнего века.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Мальков Станислав Анатольевич — аспирант отдела реконструктивно-восстановительной и пластической хирургии ФГАУ «МНТК “Микрохирургия глаза” им. акад. С.Н. Федорова»