до какого возраста можно колоть гормон роста
Гормон роста у взрослых: функции соматотропина, нормы и нарушения
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/05/gormon-rosta-somatotropin-u-vzroslyh.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/05/gormon-rosta-somatotropin-u-vzroslyh.jpg» title=»Гормон роста у взрослых: функции соматотропина, нормы и нарушения»>
Юлия Гаврилова, гинеколог-эндокринолог. Редактор А. Герасимова
Это вещество вырабатывается передней долей гипофиза – придатка мозга, расположенного в углублении черепа – турецком седле. Гипофиз можно назвать «царем гормонов», поскольку он руководит их выработкой и сам синтезирует несколько гормональных веществ, в том числе гормон роста (соматотропный, или соматотропин). Это вещество обеспечивает рост и развитие опорно-двигательного аппарата, а также регулирует углеводный, белковый и жировой обмен.
Наибольшая концентрация соматотропина наблюдается в детском возрасте, когда организм растет, но он нужен и взрослым. Гормон улучшает состояние костей, мышц, хрящей, сосудов, участвует в обменных процессах и даже замедляет старение.
Какие функции выполняет гормон роста во взрослом организме и как его «приручить»
Однако если плотно покушать перед сном, особенно сладкого, или лечь спать на полный желудок, соматотропин не выделится, поскольку организму и так будет достаточно питательных веществ.
Поэтому, чтобы гормон выделился и расщепил жиры, нужно:
Однако, чтобы похудеть с помощью гормона, не стоит перед походом в тренажерный зал или занятиями физическими упражнениями есть шоколад, пить сладкий чай и кофе. В этом случае организму хватит углеводов и он затормозит выработку гормона роста.
Еще одна важная функция соматотропина – регулировка жирового обмена. Это вещество снижает образование «плохого» холестерина, откладывающегося на стенках сосудов и приводящего к формированию холестериновых бляшек. Поэтому достаточный уровень гормона роста – отличная профилактика атеросклероза, инфарктов, инсультов, сосудистых нарушений.
Соматотропин также участвует в синтезе ДНК, делении клеток и усиливает выработку молока в период кормления. Он помогает расщеплять глюкозу, превращая ее в гликоген – вещество, используемое для энергетической подпитки органов и тканей.
Что такое инсулиноподобный фактор роста и для чего он нужен
Хотя этот белок назван инсулиноподобным фактором (ИФР-1), прямого отношения к поджелудочной железе и диабету он не имеет. Просто эти два вещества схожи строением и способностью воздействовать на углеводы.
Это белковое вещество играет роль посредника между соматотропным гормоном и тканями, на которые он воздействует. Инсулиноподобный фактор образуется в печени в ответ на действие соматотропина и распространяется по всему организму. Затем он связывается с тканями клеток и передаёт команды, подаваемые соматотропным гормоном.
Инсулиноподобный фактор влияет на выработку соматотропного гормона – снижение его концентрации заставляет мозг вырабатывать соматотропин, а повышение – блокирует этот процесс. Такой механизм регуляции позволяет поддерживать оптимальный гормональный уровень.
Но в некоторых случаях этот процесс сбивается. Например, при сахарном диабете 2 типа ткани утрачивают способность связываться с ИФР-1 и поэтому невосприимчивы к соматотропину.
Не работает это вещество и при диабете 1 типа, а также при других заболеваниях, сопровождающихся высоким уровнем глюкозы в крови. При этих болезнях в крови содержится много глюкозы, поэтому организм не считает нужным брать углеводы ещё откуда-то. В результате гормон просто не выделяется, и его положительные качества не проявляются. Не работает инсулиноподобный фактор и при некоторых генетических нарушениях.
Анализ концентрации инсулиноподобного фактора роста проводится вместе с определением уровня соматотропного гормона. Это позволяет более объективно оценить результаты лабораторной диагностики.
Анализы на гормон роста и инсулиноподобный фактор
Для этих обследований берётся кровь из вены натощак через 8 часов после последнего приема пищи. За полчаса до взятия материала нельзя курить и подвергать организм эмоциональным нагрузкам.
Концентрация соматотропного гормона у взрослых
| Категория | Уровень гормона, мкг/л |
| Женщины | До 8 мкг/л |
| Мужчины | До 3 мкг/л |
Такой разброс обусловлен периодичностью выработки гормона, который может отсутствовать в организме во время взятия крови.
Увеличенная концентрация соматотропного гормона чаще всего указывает на наличие опухолей гипофиза, вызывающих выработку огромного количества соматотропина.
При резком увеличении концентрации соматотропина возникает тяжелое заболевание – акромегалия. При этой болезни усиливается тканевой рост. Но поскольку во взрослом возрасте костные структуры уже не растут, у больного начинают разрастаться хрящи и мягкие ткани. В результате увеличивается размер ладоней, ступней, ушей, носа, языка.
Изменяется тембр голоса, становится тяжело разговаривать. От этих последствий не удастся избавиться, даже нормализовав гормональный уровень. Поэтому при возникших изменениях черт лица, увеличении размера рук и ног нужно сразу обращаться к врачу и сдавать анализы.
Уровень инсулиноподобного фактора роста изменяется с возрастом. Его концентрация у взрослых составляет:
| Возраст, лет | Концентрация, нг/мл |
| 16-19, девушки | 176-249 |
| 16-19, юноши | 57-425 |
| 19-22 | 105-345 |
| 23-25 | 107-367 |
| 26-30 | 88-537 |
| 31-35 | 41-246 |
| 36-40 | 57-241 |
| 41-45 | 43-210 |
| 46-50 | 75-196 |
| 51-55 | 55-250 |
| 56-60 | 35-200 |
| 61-65 | 50-187 |
| 66-70 | 37-220 |
| 71-80 | 25-200 |
| Старше 80 | 17-325 |
ИФР-1 также реагирует не только на соматотропин, но и уровень гормонов, выделяемых половыми железами, щитовидкой и надпочечниками. Самая высокая его концентрация наблюдается у подростков, а с годами она снижается. Это тоже связано с ростом и развитием организма. Поэтому ИФР-1 часто называют маркером старения. Чем старше организм, тем ниже концентрация этого гормона.
Однако значительное превышение уровня ИФР-1 в немолодом возрасте не сулит ничего хорошего. Такие больные в 2-3 раза чаще заболевают возрастным слабоумием – болезнью Альцгеймера, а также различными раковыми опухолями.
Можно ли повысить уровень соматотропного гормона с помощью пищевых добавок
Такие вещества часто используют спортсмены и бодибилдеры, которые хотят нарастить мышцы и укрепить кости. Однако чужой соматотропный гормон никогда не заменит свой, поэтому будет оказывать эффект только во время приёма.
Точно дозировать соматотропин, не сдавая анализов и не посещая эндокринолога, невозможно. Поэтому у больных развивается гормональный дисбаланс. Возникает задержка жидкости, приводящая к отекам, боли в суставах и мышцах. В тяжелых случаях происходит отек глазных тканей, вызывающий ухудшение зрения. Могут возникать подъемы внутричерепного давления, сопровождающиеся тошнотой, рвотой, скачками АД, шумом в ушах.
Поскольку этот гормон тесно связан с инсулином и сахаром, его передозировка может привести к гипогликемии – резкому падению уровня сахара в крови и гипогликемической коме. Иногда может развиться акромегалия, как и при избытке собственного гормона.
Поэтому этот вид гормонов назначают только при необходимости после консультации врача и подробной диагностики организма. Иначе может возникнуть передозировка, приводящая к тяжелому эндокринному сбою.
Лучший вариант – повысить концентрацию собственного соматотропина, нормализовав режим сна и отдыха, уменьшив количество мучного и сладкого и регулярно занимаясь спортом.
Возможности медикаментозной коррекции недостатка гормона роста у взрослых
Каковы основные причины соматотропной недостаточности у взрослых? Каковы ее клинические проявления? Какие методы лабораторно подтверждают диагноз? Как известно, гормон роста (ГР) был последним из классических гормонов, который начали применять с
Каковы основные причины соматотропной недостаточности у взрослых?
Каковы ее клинические проявления?
Какие методы лабораторно подтверждают диагноз?
Как известно, гормон роста (ГР) был последним из классических гормонов, который начали применять с целью заместительной гормональной терапии у взрослых. У детей история медикаментозной коррекции низкорослости насчитывает около тридцати лет, ко взрослым же лечение с использованием биосинтетических препаратов ГР впервые было применено около десяти лет назад. В течение многих лет с целью терапии использовался ГР, получаемый из гипофизарных экстрактов, однако в 1985 году, когда были описаны четыре случая болезни Крейтцфельдта — Якоба у реципиентов гипофизарного ГР, использование последнего было запрещено. Это послужило отправной точкой для начала работ по производству биосинтетического ГР [2].
Использование ГР у детей и произошедший параллельно научный прорыв в отношении диагностирования дефицита гормона роста у взрослых привели к появлению в клинической эндокринологии новой нозологии и, соответственно, новых методов обследования и лечения. Ни один конгресс или симпозиум, проходящий в настоящее время, не обходится без докладов, посвященных проблемам диагностики дефицита ГР (ДГР) у взрослых, выявлению нарушений, сопровождающих заболевание, и принципам подбора терапии.
Для того чтобы создать более точное представление о спектре нарушений, развивающихся на фоне соматотропной недостаточности, необходимо кратко напомнить о структуре ГР, механизмах его секреции и влиянии на органы и системы. ГР, синтезируемый соматотрофами передней доли гипофиза, относится к особому семейству пептидных гормонов, в состав которого кроме ГР входят пролактин (ПРЛ) и плацентарный соматомаммотропин человека (СМЧ). Секреция ГР находится под контролем двух гипоталамических гормонов: соматостатина или соматотропин-ингибирующего фактора (СИФ), который оказывает блокирующее действие на синтез и секрецию соматотрофами ГР. Соматотропин — рилизинг гормон (СРГ) — оказывает стимулирующее действие на соматотрофы, что проявляется увеличением продукции ГР.
Как многие гормоны, ГР синтезируется в определенном импульсном режиме, пики секреции приходятся на 22.00 и 4.00 часа.
Несмотря на существование специфических рецепторов ГР, его действие осуществляется посредством специфических факторов, аналогичных по своей структуре инсулину: инсулиноподобного ростового фактора I (ИФР-I) и инсулиноподобного ростового фактора II (ИФР-II). ИФР-I, действуя через собственные рецепторы, оказывает ростовые эффекты преимущественно в постэмбриональном онтогенезе организма. Действие ИФР-II проявляется преимущественно в процессе эмбриогенеза.
Многочисленные исследования, результаты которых публикуются в современных медицинских изданиях, красноречиво свидетельствуют о наличии серьезных нарушений в соматическом и психологическом статусе пациентов с декомпенсированной недостаточностью гормона роста. Эти нарушения характеризуются изменением соотношения жировая/мышечная ткань в сторону снижения удельного веса последней, увеличения удельного веса жировой ткани и сопровождаются висцеральным отложением последней. При проведении денситометрии обнаруживается снижение плотности костной ткани (МПК). Scacchi at al отметили обратно пропорциональную зависимость между индексом массы тела (ИМТ) и периодом полужизни ГР, а также амплитудой секреции ГР. Процент содержания жировой ткани находился в обратной зависимости от интегрального показателя концентрации ГР, определяемого в течение 24 часов.
Со стороны метаболических нарушений необходимо выделить снижение толерантности к углеводам при проведении инсулинтолерантного теста, увеличение продукции инсулина, проинсулина, повышение содержания триглицеридов плазмы крови, липопротеидов низкой и очень низкой плотности [3].
Не до конца изучено влияние недостаточности ГР на увеличение риска развития сердечно-сосудистых заболеваний, однако при ретроспективном исследовании 333 пациентов с гипопитуитаризмом выявлено, что в течение 22 лет случаи кардиоваскулярной смерти встречались в два раза чаще по сравнению с группой контроля. При проведении эхокардиографии исследователи обнаруживали снижение массы левого желудочка, уменьшение толщины перегородки и задней стенки желудочков, а также снижение фракции выброса левого желудочка.
Еще сравнительно недавно проблема дефицита ГР у взрослых не находила отражения в исследованиях эндокринологов, хотя вопросы, связанные с недостаточностью секреторной функции гипофиза, возникали с того времени, когда были впервые описаны пациентки с синдромом Шиена (Шихана). Данная патология обусловлена развитием инфарктов и кровоизлияний в раннем послеродовом периоде и характеризуется развитием пангипопитуитаризма. Долгие годы пациентки получали заместительную гормональную терапию глюкокортикоидами, тиреоидными гормонами, половыми стероидами, однако при этом продолжали предъявлять неспецифические жалобы на повышенную утомляемость, слабость, немотивированное увеличение массы тела. При попытке исследовать уровень гормонов сыворотки крови с целью выяснения степени компенсации имеющихся нарушений патологических отклонений обнаружено не было, а сниженному уровню ГР не придавали значения. В дальнейшем многочисленные клинические и лабораторные исследования продемонстрировали, что снижение секреции ГР в организме взрослого человека приводит к целому ряду нарушений, которые остаются незамеченными и не имеют такой яркой клинической окраски, как, например, гиперсекреция ГР и развивающаяся вследствие этого акромегалия.
Перечислим причины развития соматотропной недостаточности у взрослых
Количество пациентов, подвергшихся тем или иным вмешательствам на селлярной области, растет год от года, и связано это с повышением разрешающей способности диагностических методов, используемых при обследовании больных, и расширением лечебных возможностей современной медицины. Исходя из этого можно прогнозировать, что количество пациентов, нуждающихся в проведении скринингового обследования ДГР, будет увеличиваться год от года. Современная фармакология, в свою очередь, располагает целым спектром препаратов, призванных компенсировать соматотропную недостаточность; ниже приводится перечень средств, имеющихся на сегодняшний день в отечественной аптечной сети.
«Золотым стандартом» в диагностике ДГР у взрослых справедливо считается инсулинотолерантный тест. Необходимо оговориться, что его проведение возможно только после компенсации вторичного гипотиреоза и вторичного гипокортицизма, в противном случае результаты теста могут быть недостоверными.
В рамках исследования, проведенного в клинике эндокринологии ММА им. И. М. Сеченова и посвященного изучению целесообразности назначения препарата генноинженерного гормона роста взрослым, была обследована группа больных с подозрением на наличие соматотропной недостаточности.
В группу вошли 15 человек в возрасте от 15 до 45 лет: 12 женщин (80%) и трое мужчин (20%). Девять женщин (60%) были прооперированы по поводу макропролактином гипофиза, трое мужчин (20%) и трое женщин (20%) подверглись оперативному вмешательству по поводу краниофарингиомы гипофиза, у одного мужчины (6,7%) при проведении МРТ выявлена агенезия гипофиза. Среди всех обследованных пациентов задержка роста зафиксирована у троих мужчин (20%) в возрасте 16, 21 и 27 лет, оценка роста у них проводилась с использованием таблицы «Перцентильный график роста для мальчиков». У первого пациента рост был равен 148 см, при оценке перцентильных значений величина стандартного отклонения (SDS) составила –3,5. Рост второго и третьего пациентов был равен 145 и 152 см соответственно, но в связи с невозможностью оценить величину SDS исходя из паспортного возраста последняя была рассчитана исходя из костного. В первом случае паспортный возраст ровнялся 13-14 годам и SDS –2, во втором случае костный возраст соответствовал 16 годам и SDS –3. Структура эндокринных заболеваний, выявленных у пациентов с подозрением на соматотропную недостаточность, отражена в табл. 2.
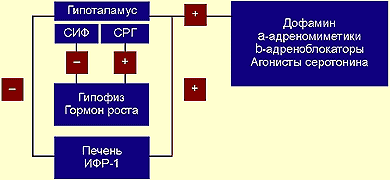 |
| Регуляция секреции гормона роста |
Перед проведением провокационных тестов, направленных на диагностику соматотропной недостаточности, всем пациентам был проведен комплекс лабораторно-диагностических мероприятий для уточнения соматического и гормонального статуса пациентов.
Большинство пациентов получали заместительную гормональную терапию по поводу вторичного гипотиреоза, вторичной надпочечниковой недостаточности, несахарного диабета; у всех было проведено скрининговое исследование концентрации свободного Т4, пролактина, ЛГ, ФСГ, эстрадиола с целью коррекции доз получаемых препаратов.
Исследование соматического статуса предусматривало определение следующих показателей: расчет индекса массы тела (ИМТ), вычисление отношения объем талии/объем бедер (ОТ/ОБ), определение уровня глюкозы, холестерина, триглицеридов, ЛПНП, ЛНВП, АЛТ, АСТ. Проводилось ЭКГ и измерение артериального давления с целью исключения патологии со стороны сердечно-сосудистой системы.
Для оценки качества жизни пациентов с рассматриваемой патологией использовался опросник, разработанный специально для пациентов с дефицитом ГР — QoL-AGHDA (Quality of Life — Assessment of Growth Hormone — Deficiency in Adults) и содержащий 25 вопросов, на которые необходимо было ответить «да» или «нет». Каждый положительный ответ оценивался в один балл; чем больше оказывалась полученная в результате сумма, тем ниже показатель качества жизни.
В ходе обследования были получены следующие результаты.
Нормальные показатели ИМТ (18 30) диагностировано у четырех человек (26,7%). У одного пациента наряду с задержкой роста был выявлен дефицит массы тела, ИМТ составил 15,9 (6,7%). У одной пациентки (6,7%) обнаружен сахарный диабет II типа. Признаки висцерального ожирения выявлены у четырех пациенток (26,7%).
При обследовании у шести пациенток обнаружено повышение гликемии натощак, которое составило 7,025 ± 0,12 ммоль/л; показатели гликемии у 11 пациентов были в пределах нормы и варьировали от 3,6 до 5,5 ммоль/л. Для исключения возможных нарушений углеводного обмена: тощаковой гипергликемии, нарушения толерантности к углеводам, сахарного диабета, гиперинсулинемии всем пациентам был проведен оральный глюкозотолерантный тест с 75 г глюкозы. При определении гликемии через 2 часа после приема 75 г глюкозы последняя составила 6,6 ± 0,14 ммоль/л. Сахарный диабет был выявлен у одной пациентки (гликемия 11,9 ммоль/л), еще у двоих пациентов определено нарушение толерантности к углеводам (гликемия 8,3 и 9,0 ммоль/л). При исследовании уровня С-пептида сыворотки крови были получены следующие результаты: базальная гиперинсулинемия (>2,5 нг/мл) обнаружена у пяти пациентов (3,33%) и составила 3,89 ± 0,1 нг/мл. Более чем двукратное увеличение концентрации С-пептида через 120 минут после стимуляции отмечено у девяти пациентов (60%) и составило 10,5 ± 0,4 нг/мл. При оценке липидного обмена гиперхолестеринемия выявлена у десяти пациентов (66,6%), гипертриглицеридемия обнаружена у семи пациентов (46,6%).
Всем пациентам был проведен инсулинотолерантный тест с целью подтверждения дефицита гормона роста. В условиях стационара пациентам внутривенно вводился инсулин короткого действия: Humulin R или Actrapid HM, из расчета 0,1 ЕД/кг [1]. Исходно через каждые 15 минут в дальнейшем пациентам проводилось определение гликемии в капиллярной крови и забор крови для последующего выявления уровня гормона роста в сыворотке крови.
В ответ на инсулин-индуцированную гипогликемию у 12 обследованных (80%) концентрация ГР не превысила 5 нг/мл, а составила в среднем 0,76 ± 0,013 нг/мл. У троих на фоне гипогликемии было зарегистрировано повышение уровня ГР до 30,78 ± 0,45 нг/мл.
По результатам проведенного теста девяти пациентам была назначена терапия генотропином (Pharmacia&Upjohn). Двое пациентов с задержкой роста получают препарат в настоящее время, у семи человек завершился шестимесячный курс терапии. При расчете дозы препарата использовались рекомендации Janssen и соавт., дозировка генотропина определялась из расчета 0,018 МЕ/кг для шести пациентов, а для трех пациентов с задержкой роста доза была вычислена из расчета 0,1 МЕ/кг [2].
Спустя 6 месяцев после начала терапии все пациенты прошли повторное обследование. Сколько-нибудь значимых изменений ИМТ отмечено не было, показатель ОТ/ОБ снизился у пяти человек, у двоих он остался на прежнем уровне. У троих пациентов выявлено некоторое снижение концентрации холестерина, составившее 8,4, 9,7 и 26,6% от первоначального уровня. У троих пациентов не определено каких-либо изменений, у одного пациента выявлено повышение концентрации холестерина на 17% от исходного. По показателям содержания триглицеридов выявлены следующие данные: у четверых пациентов снижение ТГ составило 56,4, 47,2, 3,7 и 6,3% от исходного. В одном случае динамики отмечено не было, а у двоих человек зафиксировано повышение концентрации ТГ, составившее 68 и 92% от исходного уровня. Снижение уровня ТГ и холестерина на фоне терапии генотропином подтверждается данными зарубежных исследователей, демонстрирующих нормализацию показателей липидного обмена на фоне заместительной терапии.
Перед началом терапии средний показатель качества жизни составил 12,5 балла, а на последней неделе терапии он снизился до 8,9 балла (необходимо отметить, что, по данным Holmes и соавт., у здоровых пациентов, обследованных в Швеции, он составляет 3,7).
Пациент с задержкой роста за 6 месяцев лечения вырос на 5 см, и его рост на момент окончания терапии составил 157 см.
Среди зафиксированных пациентами побочных эффектов чаще всего встречались: отеки, артралгии и миалгии, которые развивались на 3-6-й неделе терапии; о них сообщили четверо пациентов. Аналогичные данные демонстрируют и зарубежные исследователи, проводившие наблюдения за более многочисленными группами пациентов, получавших ГР.
По результатам проведенного исследования можно сделать следующие выводы.
Литература
1. Алгоритмы диагностики и лечения болезней эндокринной системы/ Под ред. И. И. Дедова, 1997.
2. Дедов И. И., Тюльпаков А. Н., Петеркова В. А. Соматотропная недостаточность, 1998.
3. Monson J. P. Growth Hormone Therapy. Oxf, 1999. Р. 93-103.
Консенсус по диагностике и лечению гормоном роста и препаратами инсулиноподобного фактора роста – 1 у детей и подростков
Предыдущие клинические рекомендации по диагностике и лечению гормоном роста были опубликованы Американской ассоциацией эндокринологов в 2011 году. Новый пересмотр консенсуса, впервые включивший в себя рекомендации по лечению идиопатической низкорослости и первичному дефициту инсулиноподобного фактора роста – 1 (ИФР-1), опубликован в ноябрьском номере журнала Hormone Research in Paediatrics. Клинические рекомендации основаны на критериях доказательности. Текст рекомендаций изложен по схеме, учитывающей систему иерархии GRADE (Grading of Recommendations, Assessment, Development, Evaluation). Для оценки качества доказательств и их силы использована система символов.
Цифрами обозначается сила представленных рекомендаций:
— 1 – «строгие» рекомендации, соответствующие фразе в тексте «мы рекомендуем»;
— 2 – «слабые» рекомендации, соответствующие фразе в тексте «мы предполагаем».
Качество доказательств выражается плюсами, вписанными в круги: «+» – очень низкий; «++» – низкий; «+++» – средний и «++++» – высокий уровень доказательности соответственно.
— 0 – сила и качество доказательств не установлены.
Эффективность терапии гормоном роста при соматотропной недостаточности
Диагностика соматотропной недостаточности
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, критерием выраженной задержки роста являются показатели роста Комментарии
Определение низкого уровня СТГ у новорожденных на фоне гипогликемии в отсутствие других признаков врожденного гипопитуитаризма не является достаточным для диагностики соматотропной недостаточности.
Доказательная база по эффективности прайминга наиболее убедительна для мальчиков. При проведении прайминга у девочек используется 2 мг β-эстрадиола (для девочек весом Комментарии
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, однократное измерение базального уровня ГР в крови также не имеет диагностического значения.
Терапия рекомбинантным гормоном роста у детей с доказанным дефицитом гормона роста
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, доза ГР при соматотропной недостаточности у детей и подростков составляет 0,033 мг/кг/сутки. У детей, имеющих дефицит роста при вступлении в пубертат, возможно увеличение дозы до 0,045–0,05 мг/кг/сутки.
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, у детей, имеющих дефицит роста при вступлении в пубертат, возможно увеличение дозы до 0,045–0,05 мг/кг/сутки.
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, ростстимулирующая терапия ГР продолжается до достижения конечного роста, или до закрытия эпифизарных зон роста. Терапия ГР прекращается при: достижении скорости роста менее 2 см/год на фоне лечения ГР или достижении костного возраста 14–15 лет у девочек и 16–17 лет у мальчиков.
Безопасность терапии гормоном роста у детей с доказанным дефицитом гормона роста
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, мониторинг детей и подростков с соматотропной недостаточностью, получающих лечение ГР, должен осуществляться регулярно педиатром-эндокринологом по месту жительства. Кратность осмотра врача – 1 раз в 3 месяца (в начале терапии), затем – 1 раз в 6 месяцев. Основными параметрами мониторинга являются: (1) определение ростового ответа на лечение ГР; (2) коррекция дозы ГР; (3) оценка побочных эффектов.
Антропометрические параметры мониторинга включают определение ростового ответа на лечение ГР: (1) увеличение абсолютных показателей роста; (2) динамика скорости роста.
Гормональный мониторинг включает контроль уровней свободного Т4, кортизола (до начала терапии глюкокортикоидами), ЛГ, ФСГ, половых стероидов (по достижении пубертатных значений костного возраста) и ИРФ-I в крови.
Консультация окулиста с осмотром глазного дна показана до и в процессе лечения ГР у всех детей. При появлении симптомов доброкачественной внутричерепной гипертензии (головная боль, тошнота, рвота, нарушение зрения) консультация окулиста проводится внепланово, с последующей консультацией невропатолога по показаниям.
Мониторинг костного возраста (1 раз в год) используется для определения остающегося ростового потенциала до достижения пациентом конечного роста и сроков начала заместительной терапии половыми стероидами при вторичном гипогонадизме.
Наблюдение детей после лечения гормоном роста
Согласно российскому консенсусу по диагностике и лечению соматотропной недостаточности у детей 2005 года, по достижении конечного роста пациенты должны подвергаться редиагностике для подтверждения диагноза «соматотропная недостаточность» Редиагностику следует проводить после 1–3-месячного перерыва в лечении ГР. В ретестировании используется проба с инсулином; диагностический уровень ГР составляет менее 3 нг/мл. Ретест должен проводиться при адекватной заместительной терапии всех тропных функций гипофиза.
Не нуждаются в редиагностике пациенты с:
Терапия гормоном роста у детей с идиопатической задержкой роста
В российском консенсусе по диагностике и лечению соматотропной недостаточности у детей 2005 года не рассматривалась проблема лечения идиопатической низкорослости у детей.
Терапия препаратами инсулиноподобного фактора роста – 1 у детей с первичным дефицитом ИФР-1 (ПД ИФР-1)
В российском консенсусе по диагностике и лечению соматотропной недостаточности у детей 2005 года не рассматривалась проблема лечения первичного дефицита ИФР-1.
При подготовке данного материала использовались: