на каком боку спать при рефлюксе желчи в желудок
На каком боку спать при рефлюксе желчи в желудок
Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)
0. Назовите синонимы желудочно-пищеводного рефлюкса (ЖПР).
1. Какие симптомы позволяют думать о желудочно-пищеводном рефлюксе (ЖПР)?
При желудочно-пищеводном рефллюксе (ЖПР) часто наблюдают жжение за грудиной после еды или ночью, иногда сопровождающееся срыгиванием желудочного сока. Жжение уменьшается в положении стоя или сидя. Дисфагия, позднее осложнение ЖПР, вызывается отеком слизистой или стриктурой дистальной части пищевода.
2. В чем различие между изжогой и желудочно-пищеводном рефллюксе (ЖПР)?
Изжога — принятый в обиходе термин, указывающий на умеренный непостоянный рефлюкс желудочного содержимого в пищевод без повреждения ткани. Она сравнительно часто встречается у взрослых. Желудочно-пищеводный рефлюкс (ЖПР) подразумевает эзофагит с различной выраженностью эритемы, отека и рыхлости слизистой дистальной части пищевода. Частота его в популяции составляет 5%.
3. Что является причиной желудочно-пищеводного рефллюкса (ЖПР)?
Желудочно-пищеводный рефлюкс (ЖПР) происходит на фоне функциональной недостаточности нижнего пищеводного сфинктера, при которой желудочная кислота, желчь и пищеварительные ферменты повреждают незащищенную слизистую пищевода.
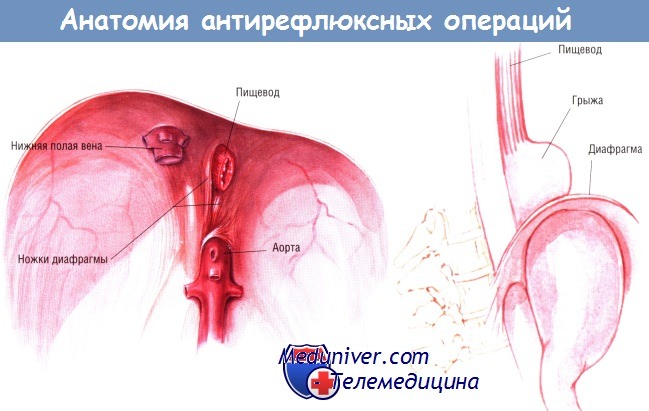
4. Является ли грыжа пищеводного отверстия диафрагмы важным фактором в развитии желудочно-пищеводного рефлюкса (ЖПР)?
Не у всех больных с ЖПР есть грыжа пищеводного отверстия диафрагмы, и не у всех больных с такой грыжей наблюдается ЖПР. Однако они часто сочетаются (у 50% больных с ЖПР есть грыжа пищеводного отверстия диафрагмы).
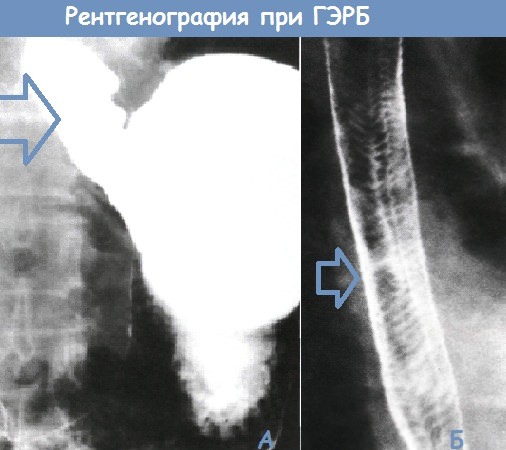
Б. Рентгенограмма пищевода с двойным контрастированием. «Кошачий пищевод» с многочисленными тонкими поперечными складками. Данные складки обычно непостоянны и часто сопутствуют ГЭРБ.
5. Какие исследования помогают обнаружить желудочно-пищеводный рефлюкс (ЖПР)?
Важным для постановки диагноза является эндоскопическое исследование с биопсией. Рефлюкс можно обнаружить во время рентгенологического обследования контрастированного барием пищевода, однако эта методика часто не позволяет выявить эзофагит. У некоторых больных уточнить диагноз помогает изучение в течение 24 часов pH пищевода, и сопоставление данных с клиническими проявлениями.
При подозрении на расстройство моторики пищевода, а также перед любым хирургическим вмешательством необходимо измерить давление нижнего пищеводного сфинктера и в пищеводе.
6. Какие нужно дать рекомендации больному с желудочно-пищеводным рефлюксом (ЖПР) или подозрением на желудочно-пищеводный рефлюкс (ЖПР)?
• Соблюдать диету с исключением продуктов, которые могут вызывать рефлюкс (например, шоколад, кофе)
• Избегать приема большого количества нищи перед сном
• Бросить курить
• Не носить тугую, обтягивающую одежду
• Поднять головной конец кровати на 4-5 дюймов (10-12 см)
• При клинических проявлениях принимать антациды
• Похудание может способствовать значительному уменьшению выраженности симптомов ЖПР
7. Что делать, если названные выше рекомендации не помогают?
Примерно у 50% больных удается достигнуть значительного улучшения с помощью Н2-блокаторов, однако лишь у 10% такой эффект сохраняется в течение года. Для улучшения эвакуации из желудка можно назначить метоклопрамид или цизаприд. Ни один препарат не приводит к длительному исчезновению симптомов, если не снижена выработка кислоты.
8. Какую роль при рефлюкс-эзофагите играют ингибиторы протонового насоса?
Ингибиторы протонового насоса ИПН (омепразол, лансопразол) необратимо ингибируют систему транспорта ионов водорода в париетальных клетках; их эффективность при лечении тяжелого эрозивного эзофагита превышает 80%. Излечение наступает у двух третей больных из числа тех, кто длительно принимает препарат. Проблемой при длительном лечении ингибиторами протонового насоса является гипергастринемия, наступающая вследствие ощелачивания антрального отдела.
Тот факт, что для слизистой желудка и кишечника гастрин является трофическим фактором, вначале заставлял опасаться развития в последующем опухолей, однако наблюдение за больными не подтвердили эти опасения.
9. Когда при ЖПР рекомендуют операцию?
В настоящее время хирургическое вмешательство при рефлюкс-эзофагите рекомендуют при:
(1) безуспешной медикаментозной терапии (заболевание не поддается лечению; непереносимость и аллергия на лекарства; больной не соблюдает предписания врача; рецидив симптомов во время проведения медикаментозной терапии);
(2) осложнениях (стриктура, расстройства дыхательной системы, эрозия зубов, медико-социальные нарушения, предраковые изменения слизистой) и
(3) если больной отдает ему предпочтение (вопрос стоимости лечения или образа жизни).
10. В чем заключаются цели хирургического лечения?
Операции при ЖПР направлены на предотвращение рефлюкса за счет механического увеличения давления нижнего нищеводного сфинктера, а также (большинство процедур) на восстановление достаточной длины дистальной части пищевода в зоне с высоким давлением брюшной полости. Если есть грыжа пищеводного отверстия диафрагмы, то ее устраняют одновременно. Ножки дифрагмы иногда можно приспособить в качестве зажима для нижнего пищеводного сфинктера.
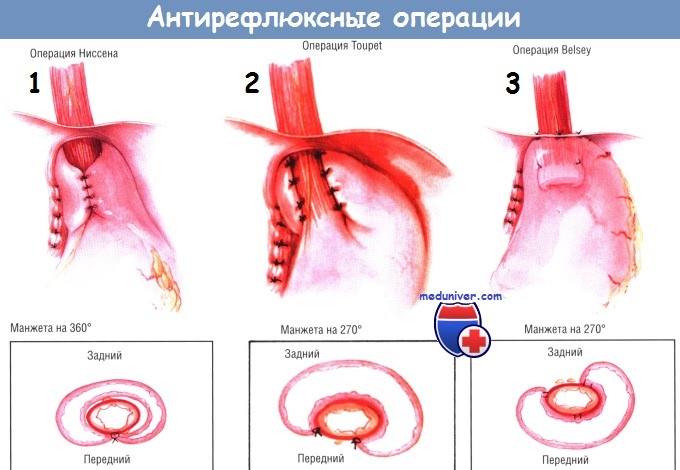
11. Какие операции позволяют достичь эти цели? Как их выполняют?
а) При фундопликации по Ниссену (Nissen), которую выполняют в более чем 95% случаях, дно желудка мобилизуют и обертывают вокруг дистальной части пищевода, сшивая его края спереди. Операция приводит к изменению угла пищеводно-желудочного перехода и удержанию дистальной части пищевода в брюшной полости, что предотвращает рефлюкс. Выполняют вмешательство через ланаротомный разрез или лапароскопически.
б) Операция Белси Марка IV (Belsey Mark) пол ностыо соответствует предыдущему вмешательству, однако выполняет ся через торакотомический доступ.
в) Фундопликацию по Тупе (Toupet) выполняют у больных с сопутствующими нарушениями моторики. Поскольку при ней не создается кольцевидной обертки, то послеоперационную дисфагию наблюдают значительно реже, чем при обертывании желудка вокруг всего пищевода (фундопликации по Ниссену). Однако отдаленные результаты могут быть хуже, чем при фундопликации по Ниссену. Эту операцию можно выполнять как через лапаротомный разрез, так и лапароскопически.
г) Гастропексия по Хиллу (Hill) возвращает пищевод в брюшную полость за счет подшивания кардиального отдела желудка к преаортальной фасции.
д) Протез Ангельчика (Angelchik) представляет собой силиконовое кольцо, которое одевают на дистальную часть пищевода в брюшной полости.
12. Насколько эффективны такие операции?
Все вмешательства, описанные в 11 вопросе, позволяют устранить ЖПР примерно у 90% больных, наблюдавшихся в течение 10 лет. В сравнительных исследованиях показано, что наиболее эффективной является фундопликация по Ниссену.
13. Какие отдаленные осложнения возможны при этих вмешательствах?
Рецидив рефлюкса возможен после каждой операции. При фундопликации по Ниссену и операции Белеи Марка IV возможно неправильное формирование или сползание желудочной манжеты. Дисфагия и потеря способности отрыгивать (синдром раздувания газом) являются следствием излишнего затягивания обертки. Протез Ангельчика может попасть в просвет органа вследствие эрозии стенки или сместиться.
14. Что делать, если вследствие ЖПР развилась стриктура?
Мягкую (нефиксированную) стриктуру можно раздуть. Фиксированные стриктуры требуют хирургического вмешательства. Одним из методов является пластика суженного пищевода стенкой желудка (Тал (Thai)).
15. Что дает лучшие отдаленные результаты при лечении ЖПР — терапия ингибиторами протонового насоса или фундопликация по Ниссену?
Ингибиторы протонового насоса высокоэффективно лечат эзофагит и устраняют симптомы ЖПР, однако отдаленное побочное действие этих препаратов полностью не изучено. Фундопликация освобождает больных от необходимости ежедневно принимать лекарства, но примерно у 5% больных сопровождается осложнениями.
16. Как лучше выполнять фундопликацию по Ниссену — лапароскопически или через лапаротомный доступ?
Процедура при любом способе одна и та же. Частота послеоперационных осложнений и смертей сопоставима. Лапароскопия характеризуется меньшей послеоперационной болью, меньшим сроком пребывания в больнице и более ранним возвращением к работе.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Образ жизни при ГЭРБ, или можно ли при ГЭРБ…?
Согласно определению, принятому на Монреальском консенсусе, под ГЭРБ понимают состояние, которое развивается, когда заброс (рефлюкс, «обратное течение») содержимого желудка в пищевод вызывает определенные клинические симптомы и осложнения. Одной из основных причин заброса желудочной кислоты является преходящие, т.е. временные, расслабления нижнего пищеводного сфинктера. Различные факторы, влияющие на расслабление нижнего пищеводного сфинктера, могут усилить или уменьшить рефлюкс, т.е. повлиять на появление или исчезновение изжоги и отрыжки. Масса тела человека и давление внутри брюшной полости тоже играют огромную роль в формировании этой болезни. Исходя из этих данных, американскими учеными было предложено с учетом доказательной медицины, что образ жизни при ГЭРБ нуждается в коррекции (нахождение в приподнятом и вертикальном положении, диета, масса тела) и полезно для облегчения симптомов ГЭРБ. Но с двумя оговорками:
Можно ли при ГЭРБ курить?
У хронических курильщиков (от 15 до 60 сигарет в день) выявлено снижение давления в нижнем пищеводном сфинктере, что и заставляло их жаловаться на изжогу, у них также отмечалась более низкая рН желудочного сока (т.е. более кислая среда), уменьшение бикарбоната в слюне, который нейтрализует кислоту при рефлюксе (вот почему при изжоге пациент часто сглатывает слюну). Дополнительно очищается пищевод от кислоты, попавшей при рефлюксе кашлем и глубоким вдохом, и клиренсом (механизм усиленной перистальтики пищевода).
Множество исследований подтверждает облегчение и исчезновение симптомов рефлюкса после отказа от курения табака. Данная связь особенно выражена у лиц с нормальной массой тела.
Можно ли при ГЭРБ набирать вес?
Ожирение – это общеизвестный фактор риска, в том числе и кислого рефлюкса. Интенсивность симптомов прямо пропорциональна увеличению массы тела.
Интересные данные приводят исследователи относительно рефлюкса при хирургическом лечении патологического ожирения. Отмечено, что при бариатрических операциях (хирургическое лечение лишнего веса) не всегда происходит уменьшение симптомов рефлюкса, как например при вертикальной гастропластике и бандажировании желудка. А при наложении обходного желудочного анастомоза по Ру уменьшение симптомов ГЭРБ было отмечено у всех пациентов.
Рекомендация по снижению массы тела у пациентов с любой степенью ожирения при наличии симптомов рефлюкса является единственной по изменению образа жизни при ГЭРБ с высокой достоверностью.
По данным исследований на сегодняшний день, снижение веса, вероятно, улучшает течение ГЭРБ, приводя к уменьшению симптомов у лиц с избыточным весом и ожирением, независимо от того, достигнуто ли снижением массы тела консервативным путем или с помощью бариатрической хирургии.
Можно ли при ГЭРБ приподнимать изголовье кровати?
В положении лежа увеличивается воздействие желудочной кислоты на слизистую пищевода, что связано с ухудшением симптомов ГЭРБ.
Приподнимание головного конца кровати с помощью валиков или установка клинов или бруса под ножки кровати на 15-20 см приводит к снижению симптомов ГЭРБ за счет улучшенного клиренса пищевода (перистальтики). Но данная рекомендация считается пациентами непрактичной и неприемлемой в быту, или ими не соблюдается.
Можно ли при ГЭРБ принимать пищу перед сном?
Ночной рефлюкс оказывает большее негативное влияние на качество жизни пациентов. Рекомендуется избегать прием пищи за 2-3 часа до сна. Это очень простая и легко выполнимая рекомендация для пациентов. И действенная.
Можно ли при ГЭРБ делать дыхательную гимнастику?
У певцов, особенно оперных, которые практикуют технику глубокого вдоха, может быть лучшая защита от симптомов ГЭРБ. Это связано с тем, что во время вдоха диафрагма сжимается при расширении грудной клетки (брюшное дыхание). При этом ножки диафрагмы, которые обхватывают пищевод в диафрагмальном отверстии диафрагмы вместе с нижним пищеводным сфинктером способствуют срабатыванию защитного механизма от рефлюкса. Это очень хорошо видно при гастроскопии на ретроверсии, когда пациента просят сделать глубокий вдох, то происходит более плотное сжатие и обхватывание ножками диафрагмы пищевода.
Гимнастика основана на переходе от обычного грудного типа дыхательных движений к брюшному. На этом также основано лечение и отрыжки.
Можно ли при ГЭРБ садиться на специализированные диеты?
Диетические ограничения не оказывают большого влияния на облегчение симптомов ГЭРБ. В некоторых случаях ряд диетических моментов может быть рекомендован.
В некоторых исследованиях показано, что кофе вызывает расслабление нижнего пищеводного сфинктера, увеличивая частоту симптомов ГЭРБ. Употребление кофе без кофеина значительно уменьшает частоту рефлюксов. Интересный факт: прием чая без кофеина или добавление кофеина к обычной воде не оказывали влияния на симптомы ГЭРБ. Это подтверждает предположение, что некоторые компоненты кофе, помимо кофеина, могут вызывать симптомы ГЭРБ. Однако кофе не увеличивает выработку соляной кислоты после приема пищи. Но отмечено, что употребление кофе натощак увеличивало частоту рефлюксов. Это говорит о том, что пациентам с ГЭРБ может быть полезным и им нужно советовать отказываться от приема кофе натощак.
Жаренные продукты, и блюда с большим количеством специй, мятный чай, газированные напитки также могут вызывать симптомы ГЭРБ и являются достоверными источниками возникновения изжоги в ночное время…
К появлению симптомов ГЭРБ может приводить не только характер и вид пищи, но и время приема и объем каждого приема пищи.
Можно ли при ГЭРБ принимать алкоголь?
В опыте четко продемонстрировано, что алкоголь напрямую подавляет сократительную функцию пищевода и приводит к снижению давления в нижнем пищеводном сфинктере.
А вот это интересные данные: алкоголь с концентрацией спирта менее 5% могут стимулировать выделение желудочного сока, в то время как напитки с более высокими концентрациями спирта (5-40%) не имеют доказанного стимулирующего эффекта и могут фактически подавлять продукцию желудочной кислоты. При хроническом употреблении алкоголя этот эффект уже непредсказуемый.
В целом существуют противоречивые и непоследовательные данные о роли алкоголя в прогрессировании симптомов ГЭРБ и влиянии воздержания от приема алкогольных напитков на облегчение заболевания. Следует обращать внимание на чрезмерное употребление алкоголя пациентами, и то по соображениям сохранения общего здоровья, а не в качестве профилактики или лечения ГЭРБ.
Какие лекарственные препараты нужно ограничить при ГЭРБ?
Следующие препараты могут приводить к появлению или ухудшению симптомов ГЭРБ из-за расслабления нижнего пищеводного сфинктера:
Блокаторы кальциевых каналов
Антихолинэргические лекарства (скополамин, дитропан, бензтропин)
gormed.su
Желчь в желудке
Заказать звонок
Желчь в желудке (дуоденогастральный рефлюкс)
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка. В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Симптомы
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
Диагностика
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта. Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков. Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности. Точный диагноз может поставить только специалист после тщательного обследования. Если вы испытываете дискомфорт, связанный с приемом пищи, то рекомендуем вам обратиться в Клинику профессора Горбакова за специализированной помощью.
В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ. Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
Симптомы заброса желчи в желудок
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:

Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.

Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
Олег Алксандрович Саблин, профессор, доктор медицинских наук:
– Добрый день, Москва, добрый день, Санкт-Петербург – наша большая страна. Тема сегодняшнего нашего общения – гастроэзофагеальная рефлюксная болезнь. И назвали мы свой доклад «ГЭРБ – царица ночи». Я думаю, по ходу нашего доклада будет понятно, почему. Уважаемые коллеги, вы все прекрасно знаете, что гастроэзофагеальная рефлюксная болезнь включает в себя неэрозивную форму – это порядка 60-70% всех пациентов, эрозивную форму заболевания – 20-35% и осложнения, на которые приходится от 6 до 12% всех больных с гастроэзофагеальной рефлюксной болезнью. И важно, что к осложнениям в настоящее время относят и аденокарциному пищевода, и фон, на котором она возникает – пищевод Барретта, не говоря уже и про язву, и про стриктуру пищевода.
Пищевод Барретта, скажем так, облигатное предраковое состояние – нередкое заболевание. И в целом, если взять статистику по миру, то это порядка на 100 человек в популяции приходится, вот вы видите, в США где-то до семи человек, если взять нашу Европу, то это порядка одного-трех человек на 100 человек – это немало. Понятно, что заболевание не додиагносцировано в наше время. Во всем мире отмечается рост относительной частоты аденокарциномы пищевода, не абсолютной, а относительной частоты. И вы видите, здесь он превалирует над всеми остальными раками. Но если взять нашу санкт-петербуржскую статистику – мы в течение длительного времени мониторируем это состояние – то у нас порядка шести-семи человек держатся порядка 10 лет на 100 тысяч населения.
Очень важный момент – карциногенез при пищеводе Барретта. Мы должны все, и в том числе практикующие врачи, понимать, что если у пациента выявлена аденокарцинома пищевода, то это наш коллега где-то не додиагносцировал пищевод Барретта, потому что практически все аденокарциномы пищевода развиваются на фоне пищевода Барретта. Аденокарциноме пищевода чаще всего предшествует интраэпителиальная неоплазия. То есть не надо больного с пищеводом Барретта сразу хватать за шкирку и тащить какими-то эндоскопическими или хирургическими методами проводить деструкцию вот этого пищевода Барретта. И дисплазия высокой степени тоже не всегда сразу переходит в аденокарциному. Но с достаточно высокой частотой это у каждого 10-го в год. Симптоматика клинической картины гастроэзофагеальной рефлюксной болезни, безусловно, она имеет значение. И если пациента беспокоит частая и интенсивная изжога, особенно выявляются ночные симптомы у этого пациента, длительный анамнез заболевания, то это существенно увеличивает риск рака пищевода. Вы видите, порядка 44 раз.
Патогенез гастроэзофагеальной рефлюксной болезни, я думаю, вам всем хорошо известен, и наш глубокоуважаемый итальянский коллега как раз уже останавливался на этом. Скажу об этом буквально несколькими мазками. Мы знаем, есть клиренс пищевода, который осуществляет очистку, скажем так, полости пищевода от забрасывающейся туда кислоты, желчи и прочих каких-то токсических факторов. То есть есть первичная перистальтика, и очень важна вторичная перистальтика – то, что позволяет очищать пищевод. Слюна, безусловно, имеет важное значение, так как рН ее близок к щелочному. Состояние желудочно-пищеводного перехода – это тоже важный фактор патогенеза ГЭРБ. Диафрагмально-пищеводная связка очень хорошо видна на этом слайде. Тоже, безусловно, ее состояние важно в патогенезе этого заболевания. Острый угол Гиса – то, что пищевод впадает в желудок не в самом верхнем месте, а несколько снизу. Безусловно, имеют значение желудочная складка и желудочная эвакуация, а также состояние круральных мышц.
Рефлюксные механизмы всегда находятся в противоборстве с антирефлюксными механизмами. И, безусловно, расстройства пищеводной моторики, которые мы должны диагносцировать, они имеют самое важное значение в патогенезе этого заболевания. И именно поэтому в некоторых ситуациях надо проводить и манометрию пищевода, как минимум надо проводить рентгенографию пищевода для исключения ахалазии и каких других расстройств моторики пищевода. Состояние нижнего пищеводного сфинктера, безусловно, важно. Его повреждение, грыжи пищеводного отверстия – это важные факторы патогенеза. Желудок: замедление желудочной эвакуации и постпрандиальный кислотный карман – тоже имеют место, и тоже это способствует возникновению вот этих вот повреждений в дистальном отделе пищевода.
Мы также хорошо знаем, что существуют и дополнительные факторы патогенеза ГЭРБ – это ожирение, всеми признаваемое курение, злоупотребление алкоголем, повышенная пищеводная перцепция, нестероидные противовоспалительные препараты. Важное значение имеет тканевая резистентность слизистой оболочки пищевода. И чем мы больше занимаемся этой проблемой, тем чаще приходит мысль, что все-таки пищевод Барретта – это метаболическая проблема, что это проблема метаболизма нарушения тканевой резистентности слизистой оболочки пищевода. Безусловно, склеродермия, беременность, какие-то гетерогенные воздействия и применение препаратов, влияющих на тонус гладких мышц пищевода. И кроме вот этих традиционных моментов, которые инициируют гастроэзофагеальный рефлюкс, выделяют и ночные факторы патогенеза ГЭРБ. К ним относят то, что пик желудочной секреции приходится на вечер и ночь, ночные кислотные прорывы, о которых уже говорилось сегодня, замедленная ночная эвакуация, значительно сниженное ночное слюнообразование, отсутствие глотания в период глубоко сна, снижение давления верхнего пищеводного сфинктера в период сна. Но при этом давление этого верхнего пищеводного сфинктера сохраняется в фазу быстрого движения глаз.
Давление нижнего пищеводного сфинктера не изменяется в процессе сна, и это важный момент, предохраняющий человека от аспирации содержимого желудка. Преходящие расслабления нижнего пищеводного сфинктера также не происходят в течение глубокого сна. Пищеводный клиренс отсутствует в период глубоко сна и происходит во время кратковременных пробуждений. Это очень важный момент, который в некоторых ситуациях способствует и инициирует гастроэзофагеальную рефлюксную болезнь. Кислота, попавшая в пищевод, безусловно, перемещается проксимальнее в положении лежа. И прием пищи непосредственно перед сном имеет самое что ни на есть патогенетическое воздействие. Ну и понятно, что не всегда наш пациент может проснуться, иногда лень или просто не может принять лекарство в период сна.
Какие же заболевания и состояния мы можем ассоциировать с ночным гастроэзофагеальным рефлюксом? Безусловно, самое грозное состояние, которое не так уж часто выявляется – это аденокарцинома пищевода, пищевод Барретта, эрозивный эзофагит и, кроме того, бессонница, прерывистый сон, то есть различные инсомнические нарушения, повышенная дневная активность, чрезмерная дневная сонливость, низкое качество жизни, рецидивирующая пневмония и аспирация, ночная астма, ночной ларингоспазм. Очень важный момент – это то, что пищевод Барретта, то состояние, которое инициируют последствием развития аденокарциномы, оно возникает чаще при забросах кишечного содержимого в пищевод. Вот на этом слайде Вольфгартена мы видим, что средний желудочный рН, в общем-то, одинаков в течение дня как у пациентов с пищеводом Барретта, так и у здоровых лиц. Но если взять экспозицию билирубина, определяемую в данном исследовании, с использованием аппарата Bilitec, мы увидим, что как в положении лежа, так и стоя, безусловно, вот эта экспозиция билирубина выше у пациента с пищеводом Барретта. То есть пищевод Барретта – и нам всем это хорошо известно – это адаптация слизистой кишки к вот этим постоянным кишечным забросам. Но очень важно – и также вот в этой работе было прекрасно показано – что все-таки в положении лежа чаще происходят (а это чаще всего ночью) вот эти забросы кишечного содержимого у пациентов с пищеводом Барретта.
Вы видите, средний столбик, правая диаграмма – у пациентов с эзофагитом в значительной степени меньшее количество симптомов. Это ассоциировано вот как раз с этим кишечным забросом. Ночной рефлюкс, безусловно, снижает качество жизни по сравнению с дневными симптомами гастроэзофагеальной рефлюксной болезни. И это прекрасно видно вот на этих диаграммах. Больше половины пациентов с ночной симптоматикой гастроэзофагеальной рефлюксной болезни страдают от нарушения сна, и это логично, это понятно. Значительно чаще возникают трудности с засыпанием, ночные пробуждения и их беспокоят кошмары. Имеется и обратное влияние. Вот интересная работа 2013 года, в которой показано, что пациенты с ночным апноэ, которые нередко инициируются храпом, имеют на 80% увеличенный риск пищевода Барретта по сравнению с пациентами без ночных апноэ. И вот риск развития пищевода Барретта не зависел от возраста, пола, анамнеза ГЭРБ и курения. И, безусловно – вот это один из основных слайдов – аденокарцинома пищевода чаще выявляется на фоне ночных симптомов заболевания. Мы видим, что аденокарцинома чаще выявляется при ночных симптомах заболевания. Не аденокарцинома кардии, не плоскоклеточный рак, а именно аденокарцинома пищевода. Об этом также уже говорилось, что, безусловно, ингибиторы протонной помпы и препараты с наиболее максимальным (. )(10:19) наиболее эффективны для лечения гастроэзофагеальной рефлюксной болезни. Об этом свидетельствует совершенно свежий обновленный кохрановский обзор 2013 года van Pinxteren. По-моему, он был до этого 2008 года. И здесь показано, что это самая эффективная группа препаратов для лечения как неэрозивных форм заболевания, так и для лечения эрозивных форм ГЭРБ.
Терапия ингибиторами протонной помпы связана со снижением риска дисплазии при пищеводе Барретта, и это также достаточно хорошо доказанный факт. Если взять группу ингибиторов протонной помпы и стать на позиции доказательной медицины, то, конечно же, у «Рабепразола» есть определенные и достаточно весомые преимущества по сравнению как с ингибиторами протонной помпы, скажем так, предшествующих поколений, так и с «Эзомепразолом». Об этом свидетельствует данный мета-анализ. Есть интересная особенность препарата «Рабепразол», что выявлено в исследованиях – это то, что он эффективней «Эзомепразола». 20 миллиграмм «Рабепразола» оказалось эффективней «Эзомепразола» 40 миллиграмм в плане купирования ночной секреторной активности желудка. И мы видим, что рН > 3 и > 4 – его процент времени ночью был более высок на «Рабепразоле», надо при этом признать, при одинаковом проценте в течение суток. Вечерний прием «Эзомепразола» более эффективен в плане купирования ночной симптоматики гастроэзофагеальной рефлюксной болезни. И, безусловно, «Рабепразол» оказался эффективнее, и есть тому немало подтверждений. Он оказался эффективней. И в данном случае он сравнивался с «Пантопразолом» по сравнению с ингибиторами протонной помпы в первой генерации.
Здесь показано, что, в принципе, двух дней достаточно, чтобы препарат «Рабепразол» успешно в большинстве случаев корригировал симптоматику гастроэзофагеальной рефлюксной болезни по сравнению с плацебо. Чем это можно объяснить? В определенной степени тем, что «Пантопразол» активируется при 3,8 рН, «Лансопразол» – при 3,9, «Омепразол» и «Эзомепразол» – при 4 единицах рН, а «Рабепразол» активируется уже при рН 5. Это важный момент, потому что этот препарат обладает свойством активироваться гораздо ранее, чем другие ингибиторы протонной помпы. Это имеет значение, и об этом пишут, что если взять структуру париетальных клеток, то этот препарат позволяет блокировать как работу молодых париетальных клеток, так и старых, скажем так, которые уже сдвигаются к дну фундальной железы, и рН, выработанный ими, несколько выше, чем выработанный молодыми клетками. И возможно, что именно «Рабепразол» блокирует как молодые париетальные клетки, так и старые. Ну и вот «Рабепразол» блокирует и те и другие клетки. И возможно, это связано с тем, что он работает более хорошо, и в условиях гистаминовой секреции, когда препарат применяется до еды, потом пациент принимает пищу, и возникает гипергастринемия, повышается секреция и блокируются активные помпы. Ну и, возможно, он блокирует помпы, которые еще не активны, находятся не на 100% в активном состоянии.
Очень важное исследование, где показана роль ингибиторов протонной помпы уже в профилактике аденокарциномы пищевода. Это проспективное исследование – 5 лет, и достаточно большая когорта пациентов. Было показано, что ни у одного пациента на фоне лечения ингибитором протонной помпы не было регрессии пищевода Барретта во время использования ингибиторов протонной помпы. Но использование ингибиторов протонной помпы было связано с 75-процентным снижением риска прогрессирования опухолевой прогрессии у пациентов с пищеводом Барретта. И при этом не был выявлен такой же эффект у Н2-гистаминовый блокатора. И очень важно, что необходимо использование ингибитора протонной помпы в течение 90% и более времени наблюдения. И именно тогда это сочетается с более низким риском опухолевой прогрессии (возникновение аденокарциномы или дисплазии высокой степени), чем применение ингибиторов протонной помпы не с такой частотой.
Дозы – тоже важное положение этого проспективного исследования – не влияют на риск прогрессирования. В этом исследовании также были показаны и определенные преимущества. И «Рабепразол» оказался даже более эффективный, чем «Омепразол» и «Эзомепразол». Конечно, навряд ли это какие-то особые свойства «Рабепразола», хотя, почему бы и нет. Я думаю, этому будет посвящено множество исследований. Но вот такой вот интересный факт – «Рабепразол» оказался эффективней в 3 раза, чем «Омепразол» и «Эзомепразол» для этой цели, в плане профилактики аденокарциномы. И таким образом, уважаемые коллеги, все исследования, которые проводились по «Рабепразолу», показали, что он более эффективен для купирования ночной симптоматики гастроэзофагеальной рефлюксной болезни по сравнению с другими ингибиторами протонной помпы. Терапия «Рабепразолом» более эффективна в профилактике пищевода Барретта и аденокарциномы пищевода, по сравнению с другими ингибиторами протонной помпы. Ну и вот, видите, здесь такой красивый цветок кактуса, который называется «Царица ночи», но он очень колючий, как и заболевание ГЭРБ. Спасибо большое за внимание.