на каком боку спать при стенокардии
На каком боку правильно спать ночью, чтобы сон был здоровым
Не все задумываются о том, на каком боку правильнее спать ночью. Дело в том, что, в первую очередь, люди думают о том, чтобы было удобно. Но специалисты в области здорового сна предупреждают: неправильная поза во время сна может принести вред здоровью человека.
На левом или на правом боку необходимо спать ночью
В жизни все имеет значение, только люди не всегда хотят об этом задумываться. Что касается сна, так здесь вообще много индивидуальных моментов. Человек после изнурительного рабочего дня «заваливается» в постель, принимает самую удобную позу и просыпается утром, не подозревая, что, наверняка, спал неправильно.
Медики провели некие исследования того, как надо лечь, чтобы сон был здоровым, а не приносил вред. Им удалось доказать, что важно не только время отдыха. Они дошли вывода, что левосторонний сон благоприятно влияет на большинство человеческих органов и люди, которые всегда спят, таким образом, имеют меньше проблем со здоровьем.
Исследователи настоятельно рекомендуют всем, кто спит на правом боку, переучиваться немедленно. Естественно, изменить привычке не так легко. Но если постараться и следовать нескольким пожеланиям, то можно все изменить:
• перед тем, как уснуть необходимо сразу лечь на левый бок;
• за спину (на случай если захочется перевернуться) положить подушку;
• можно пользоваться психологическим приемом и лечь на противоположную сторону постели;
• возле правой стороны можно не выключить ночник;
• под одежду для сна положить теннисный мячик, который «блокирует» поворот на правый бок.
Сон на правом боку неблаготворно влияет на состояние пищеварительной и сердечно-сосудистой систем, от него происходит неправильное кровообращение, поэтому так спать необходимо, в первую очередь, беременным.
Кстати, важно также руки вытягивать вдоль тела, если поставить их под подушку, то к утру может онеметь шея.
Полезность сна на левом боку
Человеческое здоровье напрямую зависит от правильного сна. Если спать на левом боку, то можно обезопасить организм от некоторых неблагоприятных влияний:
• снять изжогу;
• прекратить храп;
• улучшить пищеварение;
• способствовать здоровью сердца (с помощью силы тяжести будет меньшая нагрузка на него);
• не придавливать селезенку, тем самым, дав ей «отдохнуть»;
• помочь лимфатической системе и системе кровообращения (уменьшается давление на полую вену);
• улучшить кровоток к плоду во время вынашивания ребенка.
Прислушаться к советам медиков необходимо, для того чтобы утром организм не был уставшим и за ночь припас максимальное количество энергии для нормальной человеческой жизнедеятельности днем. Все утренние органы, естественно, нуждаются в правильном отдыхе, и именно, во время сна у них есть такой шанс, которым им надо дать обязательно воспользоваться
Позы для сна
От того, как вы спите, зависит пищеварение, боли в разных частях тела и много чего ещё. Рассмотрим три самых распространённых положения в кровати.
Когда мы занимаемся йогой или поднимаем тяжести в тренажёрном зале, мы уделяем пристальное внимание положению тела, чтобы избежать травм и получить максимальную пользу от упражнений.
Стоит перенести этот подход и на ночное время, ведь количество и качество сна влияет на всё — от мозга до кишечника. Заметили, что когда вы не высыпаетесь, то энергии в вас, как в ленивце? Но если вы проводите в постели рекомендуемые семь-восемь часов и всё равно неважно себя чувствуете по утрам, стоит внимательнее отнестись к тому, что вы делаете со своим телом после выключения света.
Польза от сна на левом боку
Исследователи заметили, что такая поза наиболее благотворно влияет на самочувствие. Всё потому, что расположение внутренних органов не столь симметрично, как наша внешняя оболочка.
Если вы страдаете от запоров, синдрома ленивого кишечника и других желудочно-кишечных проблем, лягте на левый бок и призовите на помощь гравитацию. Благодаря ей, пока вы спите, отходы жизнедеятельности беспрепятственно проследуют через восходящую, поперечную, а затем нисходящую ободочные кишки и будут готовы к ежеутреннему очистительному ритуалу.
Преимущества сна на боку:
Облегчается пищеварение. Отходы из тонкого кишечника в толстый попадают через илеоцекальный клапан, который расположен в нижней правой части живота. Если во время сна он будет сверху, передвижения будут более естественными.
Уменьшается изжога. Современные исследования подтверждают аюрведические идеи о том, что сон на правой стороне увеличивает вероятность изжоги. Предполагается, что, когда мы лежим на левом боку, желудок и его соки остаются ниже, чем пищевод.
Улучшается работа мозга. Удивительно, но в очищении от отходов нуждается не только наш кишечник, но и голова. Положение на боку помогает удалять временные связи, накопившееся за день, что снижает риск развития болезней Альцгеймера, Паркинсона и других неврологических заболеваний.
Уменьшается храп и апноэ. Поза на боку удерживает язык от попадания в горло и блокировки дыхательных путей. Если смена положения не облегчает ситуацию, лучше обратитесь к врачу.
Боль в плече. Для профилактики можно менять сторону, на которой вы спите.
Дискомфорт в челюсти. Если у вас проблемы с височно-челюстным суставом, давление на челюсть во время сна может привести к воспалению.
Инструкция от специалиста:
1. Измерьте расстояние от шеи до конца плеча и найдите подушку такой высоты, чтобы голова и шея оставались на одной линии с позвоночником.
2. Чтобы предотвратить изжогу и позволить силе всемирного тяготения делать своё чёрное дело, засыпайте на левом боку. Если левое плечо по каким-либо причинам беспокоит, можно заменить его на правое.
3. Положите твёрдую подушку между коленями и обнимите ещё одну, чтобы поддержать позвоночник.
4. Держите руки параллельно друг другу на уровне лица или под ним.
Достоинства сна на спине
Классическая поза поддерживает позвоночник в естественном положении, снимает давление с плеча и челюсти, что предотвращает самые разные виды болей. Показания ко сну на спине:
боль в бедре или колене,
заложенность носа или насморк.
Инструкция от специалиста:
1. Положите одну подушку под колени, чтобы обеспечить позвоночнику наилучшую поддержку и защитить нижнюю часть спины.
2. Спите с раздвинутыми, как у вратаря, руками и ногами. Так вы равномерно распределите свой вес и избежите давления на суставы. К тому же, эта поза поможет удерживать себя на месте, если вы ещё только привыкаете спать на спине.
3. Выберите подушку, которая поддержит естественный изгиб шеи. Если ваш подбородок излишне кренится к груди, найдите модель пониже. Дополнительные подушки по бокам также помогут удерживать нужное положение.
4. Подвержены изжоге? Используйте клиновидную подушку или поднимите изголовье на 15 сантиметров с помощью специальных подпорок. Также это поможет при заложенности носа, головных болях и излишнем лицевом напряжении.
Спать на животе — плохая идея
Мы нашли преимущества в позах на боку и на спине, а вот от сна на животе больше минусов, чем плюсов. Такое положение часто становится причиной боли в спине: основная масса нашего тела концентрируется в районе живота и создаёт неправильную нагрузку на позвоночник. Единственное, что оправдывает позу на животе, — это то, что она сохраняет дыхательные пути максимально открытыми. Но всё же лучше предпочесть вариант на боку.
Инструкция от специалиста:
Если вы никак не можете переучить себя спать в другом положении, эти советы сведут вред к минимуму.
1. Используйте плоскую подушку или обойдитесь вообще без неё. Зато не помешает дополнительная поддержка под тазом, чтобы снять давление.
2. Чередуйте поворот головы в разные стороны, чтобы избежать скованности в шее.
3. Не сгибайте ноги в стороны — это только усилит вредное воздействие на вашу спину.
4. Не засовывайте руки под голову и подушку: чревато онемением рук, покалыванием, болью или раздражением плечевых суставов. Лучше разведите их по сторонам, как уже советовалось выше.
Все эти разговоры, вероятно, вселили в вас желание вздремнуть. Не отказывайте себе в отдыхе — попробуйте применить наши советы прямо сейчас, чтобы улучшить качество сна. Все эти проблемы могут быть не так важны, если вы спите на качественном ортопедическом матрасе, таком как Blue Sleep. Попробуйте сами!
Памятка для больного стенокардией (обновлено в 2019г.)
У Вас обнаружена или подтверждена одна из форм ишемической болезни сердца — стенокардия. Ваши лечащие врачи подобрали Вам необходимые медикаменты, дали рекомендации.
Цель данной публикации еще раз рассказать Вам о стенокардии и о том, как Вы сами можете предупредить прогрессирование болезни и развитие ее осложнений.
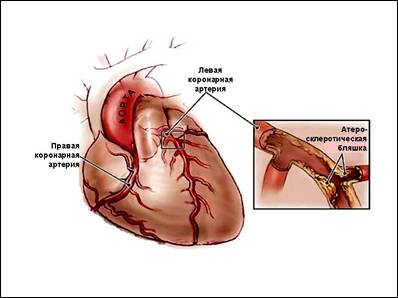
Стенокардия — боль в груди, возникающая у людей с сужением коронарных артерий сердца.
Что же приводит к сужению сосудов, питающих миокард? Прежде всего, атеросклероз, при котором на стенках артерий осаждается холестерин и другие жировые вещества. Из-за сужения сосудов атеросклеротическими бляшками мышца сердца получает меньше крови, чем необходимо.
Процесс атеросклероза развивается задолго до возникновения приступов стенокардии. Установлено, что уже в 15-летнем возрасте отмечаются признаки склероза коронарных артерий сердца.
Стенокардия, как правило, начинается с приступов болей в груди, появляющихся при физических нагрузках. Приступ начинается внезапно с появления болей в области сердца и за грудиной, отдающих в плечо, шею, челюсть. Больной при этом вынужден принять положение покоя; через несколько минут боль утихает. Больные для снятия болей часто используют нитроглицерин, который приносит облегчение.
Почему же возникновение стенокардии связано с физической нагрузкой? Как уже указано, при ишемической болезни сердца через суженные коронарные артерии в миокард поступает меньше кислорода и питательных веществ. В состоянии покоя их количества оказывается все же достаточным для того, чтобы обеспечить нормальную работу сердечной мышцы. При физических же нагрузках потребность миокарда в кислороде и других необходимых для жизнедеятельности веществах резко возрастает, в то время как их доставка увеличиться не может. Вследствие этого возникает кислородное голодание (ишемия) сердечной мышцы, которая у большинства лиц проявляется приступом стенокардии.
Иногда приступы стенокардии возникают в покое; полагают, что они связаны с возникновением спазма сосудов сердца. Возникновение приступов стенокардии после психо-эмоционального напряжения (стресса) связывают с влиянием на коронарные сосуды катехоламинов, т. н. гормонов стресса, которые увеличивают частоту сокращений сердца и повышают артериальное давление, вследствие этого возрастает работа сердца, увеличивается потребность миокарда в кислороде.
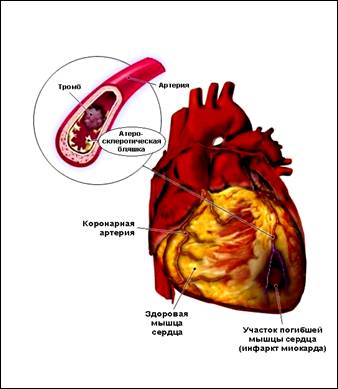
В ряде случаев развившийся приступ стенокардии может оказаться значительно более интенсивным, продолжаться необычно долго и сопровождаться слабостью, холодным потом или перебоями в работе сердца. Как правило, причиной такого тяжелого затяжного сердечного приступа оказывается тромб, образовавшийся на поверхности атеросклеротической бляшки и перекрывший просвет коронарной артерии. Если проходимость артерии не восстанавливается в течение нескольких часов, то участок сердечной мышцы, не получающий крови, погибает, и развивается инфаркт миокарда.
Вы должны иметь четкий план действий на случай возникновения симптомов, подозрительных в отношении развития инфаркта миокарда. Где бы Вы ни находились (за городом, в отпуске, в командировке и т.д.), необходимо заблаговременно узнать, как обратиться за медицинской помощью. Желательно также иметь адреса и телефоны ближайших стационаров с круглосуточной кардиологической службой. Обязательно храните при себе копии выписок из стационаров, а также старые электрокардиограммы для сравнения с последующими записями.
Инфаркт миокарда может развиваться как внезапная катастрофа без каких-либо предвестников. Вместе с тем, у большинства больных за 1-3 недели до инфаркта отмечается период т.н. нестабильной стенокардии, когда снижается переносимость физических нагрузок, увеличивается потребность в приеме нитроглицерина, а также происходит качественное изменение характера приступов (приступы стенокардии становятся более длительными, тяжелыми и начинают возникать в состоянии покоя). Появление симптомов нестабильности является сигналом для обращения к врачу, который должен оценить тяжесть состояния пациента и решить вопрос о необходимости госпитализации.
Серьезность вашего заболевания не вызывает сомнений, но не нужно считать его безнадежным. К приступам стенокардии можно приспособиться с помощью правильно подобранной терапии и продолжать полноценно жить и трудиться.
При ангиопластике место, где имеется атеросклеротическая бляшка, расширяют с помощью баллончика, раздуваемого внутри просвета коронарной артерии. После этого место, подвергнутое пластике, обычно «укрепляют» с помощью внутреннего трубчатого каркаса – стента.
Следует отметить, что устранение симптомов стенокардии не решает всех задач Вашего лечения. Крайне важным моментом является предупреждение прогрессирования атеросклеротического процесса в сосудах сердца и профилактика осложнений, наиболее грозным из которых является инфаркт миокарда.
Как уже было отмечено, причиной развития инфаркта миокарда является тромбоз коронарной артерии, поэтому средства, уменьшающие тромбообразование, являются обязательным компонентом лечения больных со стенокардией. Наиболее широко используемым и хорошо себя зарекомендовавшим антитромботическим препаратом является Ацетилсалициловая кислота (Аспирин), суточная доза которой должна составлять 75 – 100 мг. Важно понимать, что аспирин не влияет на тяжесть стенокардии, однако постоянный его прием способен уменьшить риск развития инфаркта и других сердечно-сосудистых осложнений в среднем на 25%. Естественно, что аспирин, как и любой другой активный препарат, имеет побочные эффекты и противопоказания, поэтому решать вопрос о его назначении может только врач. В настоящее время появились и другие эффективные антитромбоцитарные препараты, не имеющие побочных эффектов и противопоказаний, свойственных аспирину. В ряде ситуаций целесообразна комбинация аспирина с другими антитромбоцитарными препаратами. Узнайте об этом у вашего врача.
Безусловно, что приема одних только антитромботических препаратов недостаточно для успешного лечения больных со стенокардией. Необходимо проведение целого комплекса медикаментозных и немедикаментозных мероприятий, направленных на коррекцию так называемых факторов риска ишемической болезни сердца.
Что же к ним относят? Прежде всего, курение, избыток холестерина в крови, повышенное артериальное давление, избыточная масса тела, недостаточная физическая активность, Указанные факторы риска оказывают сильное отрицательное воздействие на здоровье человека. Некоторые болезни, связанные с нарушением обмена веществ, и, прежде всего, сахарный диабет, также повышают риск развития ишемической болезни сердца. Чем больше факторов риска влияют на человека, тем больше вероятность развития стенокардии. При одновременном воздействии наиболее распространенных неблагоприятных факторов: курения, артериальной гипертонии и гиперхолестеринемии, риск развития ИБС у мужчины среднего возраста достигает 40% за 10 лет.
Что же Вы можете сделать, чтобы приостановить прогрессирование ишемической болезни сердца?
ОТКАЗАТЬСЯ ОТ КУРЕНИЯ
Формулу: «Курение вредно здоровью» знают все, но, к сожалению, не все вдумываются в ее смысл. Вот несколько фактов, свидетельствующих о несомненном вреде курения:
— при ежедневном выкуривании 5 сигарет с 25-летнего возраста продолжительность жизни сокращается на 4,5 года,
— вероятность возникновения инфаркта миокарда, у курящих в три раза выше, чем у некурящих,
— кроме того, курение служит главной причиной рака легких.
— наконец, курильщик наносит вред не только своему здоровью, но и здоровью окружающих некурящих людей, которые дышат табачным дымом по его вине. Помните, что пассивное курение повышает риск сердечно-сосудистых заболеваний почти на 50%.
Для Вас курение должно быть исключено полностью. Никогда не поздно бросить курить, так как органы, претерпевшие изменения вследствие курения, могут постепенно восстановиться после отказа от сигарет.
Изменить привычки питания
Задача правильного питания при ИБС – уменьшить содержание жировых веществ (холестерина и триглицеридов) в крови, таким образом, снижается опасность заболевания сердца.
Следует ограничить в пищевом рационе продукты, богатые холестерином и жирами (бульоны, жирное мясо, субпродукты, колбасы, сосиски, жирные сорта сыра, майонезы, соусы, масло, твердый маргарин, сало, сметану, мороженое, желток яйца, креветки и кальмары)
Обращайте внимание на содержание холестерина, которое указывается производителем на упаковках многих продовольственных товаров. Помните, что суточное потребление холестерина с пищей не должно превышать 300 мг, а в идеале – 200 мг.
Естественно, что при наличии сопутствующих заболеваний должны быть введены дополнительные диетические ограничения. Так, при ожирении и диабете уменьшите потребление легкоусвояемых углеводов и других высококалорийных продуктов, а при артериальной гипертонии – поваренной соли.
Отдавайте предпочтение зерновым продуктам, богатым клетчаткой, свежей зелени, овощам, фруктам, обезжиренным молочным продуктам, морской рыбе, оливковому маслу. Из мясных продуктов выбирайте индейку и белое мясо кур без кожицы, т.к. они практически не содержат холестерина.
Эпизодическое потребление небольших доз алкоголя (10 – 20 г этанола в сутки, что соответствует 150 мл сухого вина, 250 мл пива или 50 мл крепких спиртных напитков) не противопоказано при стабильной стенокардии.
Вместе с тем, прием алкоголя вызывает подъемы артериального давления, провоцирует нарушения ритма сердца и увеличивает риск развития инсульта и внезапной смерти. Поэтому больным с сопутствующей артериальной гипертонией, сердечной недостаточностью и аритмиями от спиртных напитков следует отказаться.
следить за уровнем липидов (жиров) в крови
Отложение холестерина в стенках сосудов является одним из пусковых механизмов развития атеросклероза. Но холестерин плазмы крови неоднороден: он входит в состав липидно-белковых комплексов (липопротеинов), обладающих разными физико-химическими свойствами и выполняющими в организме разную роль. Липопротеины низкой плотности (ЛПНП) (атерогенные или «плохие») при связывании с рецепторами клеток периферических тканей несут холестерин к тканям и стимулируют образование холестериновых бляшек. Липопротеины высокой плотности (ЛПВП) (антиатерогенные или «хорошие») наоборот способствуют выведению холестерина из клеток периферических тканей, в том числе клеток стенок сосудов.
Вы должны знать свой уровень общего холестерина, а также холестерина ЛПНП и холестерина ЛПВП.
Гиполипидемическую (липидснижающую) терапию следует принимать всем пациентам с ИБС (при отсутствии противопоказаний). Целью лечения является снижение уровня холестерина ЛПНП < 1,8 ммоль/л. Обратите внимание на то, что нормализация уровня липидов, достигнутая в процессе лечения, не должна быть сигналом для отмены препарата.
Липидснижающие средства могут оказывать негативное влияние на состояние желудочно-кишечного тракта, печени и мышц. Поэтому подбор гиполипидемического препарата и контроль безопасности терапии должен осуществлять только врач.
контролировать артериальное давление
Важным моментом в предупреждении заболевания является контроль за артериальным давлением. Регулярно проверяйте артериальное давление. Обратитесь к врачу для назначения терапии при превышении уровня 140/90 мм рт ст. У больных с сопутствующим сахарным диабетом артериальное давление должно быть еще ниже: ≤ 130/80 мм рт ст.
следить за уровнем глюкозы в крови
Наличие сахарного диабета ассоциируется с высоким риском развития инфаркта миокарда, инсульта и сердечно-сосудистой смерти. Как правило, до определенного момента диабет протекает бессимптомно и выявляется случайно, когда пациент обращается к врачу по поводу различных сосудистых проблем: ишемической болезни сердца, церебральной сосудистой недостаточности, атеросклерозе артерий ног или поражении сосудов сетчатки глаз.
Скрининговое обследование на предмет наличия диабета должны проходить все лица старше 45 лет, особенно при сопутствующем ожирении. У людей более молодого возраста обследование на диабет проводится при наличии избыточной массы тела, сочетающейся с нарушениями липидного обмена, артериальной гипертонией или сердечно-сосудистыми заболеваниями.
Если у Вас выявлен сахарный диабет, необходимо соблюдать следующие простые правила:
• Регулярно контролировать уровень глюкозы в крови. Наиболее рационально это делать самостоятельно с помощью портативного глюкометра. В норме уровень капиллярной глюкозы натощак не должен превышать 5.6 ммоль/л, а через два часа после еды – 7.8 ммоль/л.
• Показателем, на основании которого можно судить о компенсации сахарного диабета, является гликированный гемоглобин (HbA1c). Уровень гликированного гемоглобина в крови следует определять не реже 1 раз в 3 месяца.
• При отсутствии противопоказаний принимать препараты, снижающие холестерин («целевой уровень» холестерина ЛПНП < 1.8 ммоль/л), и ингибиторы ангиотензин-превращающего фермента.
• Обязательно наблюдаться у эндокринолога, и, если он найдет нужным, принимать сахароснижающие лекарства
• Желательно посещать специальные образовательные курсы (школы для больных диабетом), где обучат пользоваться глюкометром, расскажут, как вести себя в различных ситуациях (физическая нагрузка, путешествия, гипо- и гипергликемические состояния), а также дадут рекомендации по профилактике возможных осложнений диабета.
следить за весом тела
и заниматься физической культурой
Необходимым моментом в профилактике ишемической болезни сердца является нормализация массы тела. Лишняя масса тела создает дополнительную нагрузку на сердце, предрасполагает к подъемам артериального давления и развитию нарушений липидного и углеводного обмена. Ожирение сказывается на общем состоянии и самочувствии.
Существует множество способов, позволяющих определить нормальный вес. Общее признание получил так называемый индекс массы тела (ИМТ). Его расчет:
Нормой считается ИМТ от 18,5 до 25 кг/м2.
Причина ожирения, как правило, не только в том, что полные люди больше едят, чем другие, а в том, что они меньше двигаются.
Физические упражнения помогут Вам похудеть. Человек создан для физической деятельности. В повседневной жизни мы окружены техническими вспомогательными средствами, которые устранили необходимость много двигаться и испытывать физические нагрузки.
Физическая активность должна стать частью Вашей повседневной жизни. По возможности, не пользуйтесь лифтом или эскалатором, больше ходите пешком. Во время выходных отдавайте предпочтение активному отдыху. Если у Вас есть приусадебный участок, не избегайте работы по дому, в саду.
Для поддержания хорошей физической формы необходимы регулярные физические тренировки продолжительностью 30 – 60 минут не менее 4-5 раз в неделю. При выборе вида тренировок ориентируйтесь на свои привязанности. Возможны любые динамические физические нагрузки: быстрая ходьба, плавание, бег трусцой, езда на велосипеде и т.п. Нежелательны кратковременные интенсивные нагрузки (напр., быстрый бег на короткие дистанции), а также силовые упражнения и поднятие тяжестей.
Запомните: Начинать заниматься физической культурой надо постепенно, так как нетренированное сердце быстро утомляется. Выполнение дозированных физических тренировок при стенокардии требует определенной осторожности. Допустимая интенсивность и продолжительность тренировок должна определяться только лечащим врачом. Физические упражнения ни в коем случае нельзя выполнять «через силу». Если во время выполнения нагрузки Вы почувствовали боль в груди, слабость, головокружение или Вам стало трудно дышать – нагрузка чрезмерна, ее интенсивность необходимо снизить или вовсе прекратить занятия.
Текст: сотрудники отдела клинических проблем атеротромбоза НМИЦ Кардиологии Комаров А.Л., Шахматова О.О.
| НАЦИОНАЛЬНОЕ ОБЩЕСТВО ПО АТЕРОТРОМБОЗУ WWW.NOAT.RU | |||
| 105082, Москва, а/я 8 | email: info@noat.ru | ||
| © 1997—2017 «НОАТ». Все права защищены. Создание сайта: Ай Ти Легион | |||
Уважаемый посетитель NOAT.RU!
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Ни при каких обстоятельствах администрация, составители, консультанты и правообладатели сайта не могут быть ответственны за любой непрямой, случайный или косвенный вред, причиненный здоровью и жизни, а также материальный ущерб или утерю прибыли, наступившую в результате любого использования или доступа или невозможности использования или получения доступа к ресурсу NOAT.RU или его содержимому.
Администрация NOAT.RU не несет ответственности за содержание баннеров и информационных материалов третьих лиц.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.