Назонекс или авамис для детей при аденоидах что лучше
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
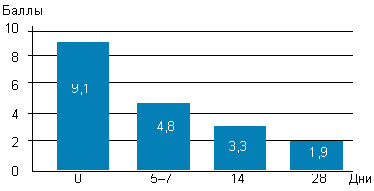 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
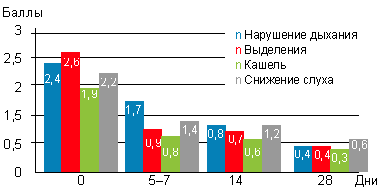 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
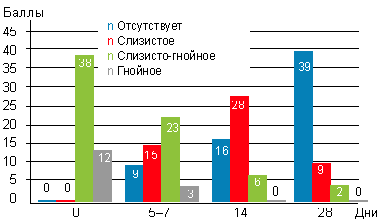 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
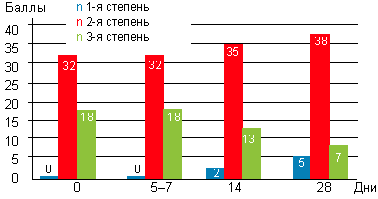 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва
Аденоиды: чем опасны
и как лечить?
Разговор стоит начать с источника проблемы — глоточной или носоглоточной миндалины. Многим знакомо понятие миндалина — скопление лимфоидной ткани, которое защищает организм от неблагоприятных воздействий внешней среды. Миндалины препятствуют распространению бактерий и микробов, попавших в организм из воздуха или вместе с пищей.
Всего у человека насчитывается шесть миндалин, практически каждая имеет тенденцию к воспалению, особенно в детский период жизни. Ангина или острый тонзиллит связаны с воспалением небных миндалин, а воспаление глоточной миндалины, с ее последующим увеличением в размерах, называют аденоидными разрастаниями.
Причины воспаления аденоидов у детей
Дополнительными причинами воспаления являются 2 :
Признаки и симптомы аденоидов у детей
Различают четыре стадии разрастания аденоидов.
В самом начале, когда объем лимфоидной ткани еще невелик, отчетливых симптомов нарушения не наблюдается. Родители замечают лишь более продолжительное, чем у сверстников, течение простуды.
Третья стадия разрастания характеризуется яркими конкретными симптомами 3 :
Четвертая стадия характеризуется серьезными последствиями в виде масштабного разрастания.
Лечение аденоидов у детей
Активное лечение необходимо начинать при ярких симптомах болезни и наличии острого воспаления.
Так как первые проявления заболевания часто приходятся на ОРВИ, то и лечить нужно, прежде всего, именно ОРВИ. Чем более эффективные меры будут приняты против простуды, тем меньше вероятность разрастания.
При прогрессирующем разрастании лечение заболевания должно быть комплексным 4 :
Как предотвратить появление аденоидов
Полностью оградить малыша от разрастания лимфоидной ткани не получится, так как микробы постоянно находятся в окружающем воздухе. Но профилактика аденоидов у детей поможет защитить от дальнейшего развития болезни и осложнений.
Для профилактики необходимо:
Качественная профилактика позволяет надолго обеспечить защиту от симптомов болезни. Начальные разрастания, даже если проявляются, не приносят детям никакого серьезного дискомфорта. При правильном подходе и лечении, а также при своевременном обращении к врачу, можно полностью оградить ребенка от проведения болезненного оперативного вмешательства.
Пять процедур на приеме ЛОР-врача, которые, как правило, вам не нужны
Почему доказательные ЛОР-врачи не рекомендуют «кукушку», промывание миндалин и мазки на флору? Давайте разберемся вместе.
Промывание лакун небных миндалин
Рекомендуется врачами при хроническом тонзиллите, в том числе для профилактики обострений заболевания. Может проводиться шприцем со специальной насадкой — канюлей или вакуумным методом.
Небные миндалины представляют собой скопления лимфоидной ткани в глотке, их важной анатомической особенностью являются крипты. Крипты — это ветвящиеся углубления в миндалинах, благодаря которым увеличивается площадь соприкосновения лимфоидной ткани с инфекционными агентами и, как следствие, быстрее осуществляется иммунный ответ.
В криптах также образуются тонзиллолиты — казеозные пробки, представляющие собой плотные образования, состоящие из слущенного эпителия и остатков пищи. Обычно пробки мелкие и выводятся сами, для человека этот процесс протекает незаметно. В ряде случаев пробки задерживаются в криптах, а когда к ним присоединяются бактерии и лейкоциты, они увеличиваются в размерах и становятся более плотными. С наличием тонзиллолитов связывают ощущение дискомфорта в горле, першение, рефлекторный кашель и очень редко, лишь в 3% случаев — галитоз (неприятный запах изо рта). Среди нормальной микрофлоры крипт отдельно выделяются анаэробы, вырабатывающие летучие соединения серы, именно из-за них пробка приобретает характерный неприятный запах.
Считается, что у казеозных пробок нет негативного влияния на здоровье, а значит опасности они не представляют. Только в России и на постсоветском пространстве выявление пробок ассоциировано с наличием хронического тонзиллита. В других странах это заболевание классифицируют как стойкое воспаление и отек в горле, сопровождаемые болевым синдромом, в ряде случаев требующие назначения системной антибактериальной терапии.
В нашей стране врачи обычно рекомендуют курс промываний, состоящий из 5 процедур, которые проводятся через день или реже. Данный подход основан не на доказательствах эффективности, а на предпочтениях конкретного специалиста, «его личном опыте» и желании пациента. Растворы для промывания используются самые разнообразные — начиная от фурацилина, заканчивая системными антибиотиками и бактериофагами.
Зарубежные врачи предлагают пациентам удалять пробки самостоятельно самыми различными способами. Не доказано, что курсовое промывание миндалин уменьшает частоту образования тонзиллолитов. Если казеозные пробки доставляют человеку выраженный дискомфорт, или его беспокоит неприятный запах изо рта, предлагается обсудить с лечащим врачом возможность тонзиллэктомии (удаления миндалин). Иногда, увы, это единственный способ избавления от пробок. Допускается разовое промывание миндалин для удаления тонзиллолитов (не в период обострения хронического тонзиллита!), если они доставляют сильный дискомфорт, в том числе психологический, а у пациента не получается это сделать самостоятельно.
Лечебный эффект промывания небных миндалин при профилактике обострений хронического тонзиллита не доказан. Четких рекомендаций, определяющих количество процедур, тоже нет.
Важно знать: промывание лакун миндалин — не лечебная и не профилактическая процедура.
«Кукушка» или промывание носа методом перемещения жидкости по Проетцу
Метод, разработанный американским оториноларингологом Артуром Проетцом более века назад. Много лет использовался ЛОР-врачами для лечения острых заболеваний носа и околоносовых пазух.
Российскими ЛОР-врачами «кукушка» назначается практически при любых жалобах пациентов, начиная с острого ринита и синусита, заканчивая острым аденоидитом и евстахиитом. Техника промывания: пациент лежит на спине (реже сидит), в одну половину носа нагнетается антисептический раствор, из другой удаляется при помощи отсоса. Во время процедуры его просят произносить слово «ку-ку», чтобы снизить вероятность попадания раствора в горло и гортань (при этом мягкое небо поднимается, закрывая носоглотку). Однако все равно существует высокий риск попадания жидкости в дыхательные пути, особенно у детей, которые не всегда понимают, что от них требуется, и ведут себя беспокойно.
Из-за создания отрицательного давления в полости носа «кукушка» может быть травмирующей для воспаленной слизистой оболочки полости носа, а при наличии сильного отека в носу и носоглотке — болезненной для ушей.
Использование «сложных составов» для промывания менее предпочтительно, чем физиологический раствор. Антисептики могут дополнительно высушивать воспаленную слизистую оболочку полости носа. Добавление в раствор антибиотиков также не дает лечебного эффекта (в «кукушке» это зачастую антибиотик резервного ряда диоксидин, его побочные действия опасны: экспериментальные исследования показали, что он оказывает мутагенное и повреждающее действие на кору надпочечников). Добавление таких гормональных препаратов, как дексаметазон или гидрокортизон также не оправдано — есть более подходящие гормоны для использования в полости носа (мометазон, флутиказон, будесонид и др.). При наличии показаний эти спреи могут успешно применяться, при этом они обладают низкой биодоступностью, то есть, действуют только в носу, не оказывая системного влияния на организм и не проявляя значимых побочных эффектов.
Доказано, что промывание носа с положительным давлением (баллон Долфин, Нети пот) более действенно. Такие промывания особенно эффективны при аллергическом рините и хроническом синусите.
Важно знать: при остром бактериальном синусите имеет смысл обсуждать применение только оральных антибиотиков. Ни местные антибиотики, ни местные антисептики не показаны, даже в качестве дополнения к лечению.
Пункция верхнечелюстной пазухи
Практически не применяется в современной оториноларингологии. При остром бактериальном синусите показаны системные антибактериальные препараты широкого спектра действия, которые успешно справляются с бактериальным процессом без пункций и «кукушек».
Пункции при бактериальном процессе в верхнечелюстных пазухах в основном показаны, если нужен посев содержимого пазухи — как правило при неэффективности 1-2 курсов антибактериальной терапии.
Очень редко такие пункции проводят с диагностической целью, когда нет возможности выполнить рентгенографию или компьютерную томографию околоносовых пазух. Еще одним показанием является выраженный болевой синдром, связанный с давлением содержимого на стенки пазухи. Пункция при этом делается однократно на фоне основного лечения. Несколько пункций показаны только в случае нестихающего бактериального процесса при двух и более курсах антибиотиков, при этом возможности провести эндоскопическое хирургическое вмешательство на пазухах нет.
Доказано — пункция верхнечелюстной пазухи не ускоряет процесса выздоровления.
Важно знать: пункция, как и любой инвазивный метод, может иметь осложнения, среди них — травма медиальной стенки орбиты, носослезного канала, мягких тканей щеки, носовое кровотечение.
Эндоларингеальные вливания
Рекомендуются при остром ларингите, наравне с небулайзерами, муколитиками и многим другим.
Причиной острого ларингита в большинстве случаев является вирусная инфекция. Поэтому основное лечение здесь — время. Применение антибиотиков не показано даже при легких бактериальных инфекциях в гортани, которые встречаются существенно реже, чем вирусные.
При эндоларингеальном вливании раствор попадает непосредственно на голосовые складки в момент фонации, а значит очень высок риск его попадания в нижние дыхательные пути. В случаях, если гортань видно плохо и техника процедуры не соблюдается, врач вливает раствор в пищевод, пациент его проглатывает, положительного эффекта после процедуры, даже временного, не происходит. В то же время такое «слепое» вливание раствора повышает риск аспирации (попадания в дыхательные пути).
Для вливаний в гортань используются антибиотики, которые при местном применении не обладают бактерицидным эффектом. Могут использоваться масляные растворы, положительный эффект от которых легко заменяется домашним увлажнителем и проветриванием. Эффект от применения гормональных средств (дексаметазона или гидрокортизона) очень кратковременный. При этом в экстренных ситуациях, например, у певцов перед концертом, предпочтение стоит отдать системному применению гормональной терапии. Применение гормонов приводит к быстрому исчезновению воспаления голосовых складок и улучшению качества голоса, но приходится мириться с возможными побочными эффектами данной группы лекарств, поэтому в стандартных ситуациях потенциальный риск при их использовании превышает возможную пользу.
В ряде исследований было доказано, что голос восстанавливается в равные сроки — при лечении антибиотиками и при приеме плацебо.
Важно знать: вирусный ларингит длится обычно 7-10 дней и проходит самостоятельно.
Мазки на флору (из носа, зева, ушей)
В подавляющем большинстве случаев в них нет необходимости. По каждому заболеванию известны наиболее частые возбудители, и эмпирическая терапия хорошо справляется со своими задачами.
Острый бактериальный синусит. Забор материала должен быть выполнен либо непосредственно из пазухи (во время пункции), либо из среднего носового хода под контролем эндоскопа. При этом тампон, которым выполняется забор, не должен касаться окружающих структур. Иногда это сложно осуществить, особенно у детей, поэтому техника нарушается, что приводит к попаданию в материал «путевой» микрофлоры, а истинный возбудитель остается на втором плане.
Острые тонзиллиты. Рекомендованы два исследования. Стрептатест — экспресс-диагностика на β-гемолитический стрептококк группы А (БГСА). И, если он отрицательный, — мазок из зева непосредственно на БГСА. Только при БГСА-тонзиллите есть абсолютные показания к проведению антибактериальной терапии, потому что только в этом случае есть риск развития острой ревматической лихорадки, ведущей к грозным осложнениям.
Обострение хронического тонзиллита. В этом случае бактерии, полученные в посеве с поверхности миндалин, не соотносятся с теми, что находятся внутри, а значит посевы «на флору» также неинформативны для определения тактики лечения.
Острый наружный или средний отиты. Мазок показан при тяжелом течении, неэффективности назначенного лечения через 48-72 часа, частых рецидивах отита, иммунодефиците, при воспалении после хирургического вмешательства на ухе.
В подавляющем большинстве случаев в мазках на флору нет необходимости.
Важно знать: бактериологическое исследование показано только при неэффективности базового лечения, осложненном течении заболевания, нетипичной клинической картине болезни.
Аденоиды у детей
Диагностика и лечение аденоидов у детей. Аденоиды у детей симптомы и лечение.
«Назонекс» или «Авамис» : что лучше при аденоидах?
26.11.2017 admin 0 Comments
«Назонекс» или «Авамис» : что лучшепри аденоидах?
В контексте висцеральной детской медицины ЛОР, в лечебном плане вопрос, «Назонекс» или «Авамис: что лучшепри аденоидах?», специалисты отоларингологии ответят – «Всё зависит от степени тяжести аденоидопатогенеза у детей. «Назонекс» приписывают в фазах лёгких стадий, при начальных симптомах патологически увеличенных аденоидов. «Авамис» – вариант воздействия на более запущенные, в патоклинической картине, носовые миндалины. Рекомендовано при I I, I I I стадиях аденоидных разращений, пред операбельного состояния».
Вот и краткий вердикт. А, если подробнее об особенных лечебных характеристиках, фармакокинетических свойствах этих популярных гормональных аэрозольных средств? Это весьма познавательная информация, родителям следует обязательно прочитать и запомнить. Потому как, лечение искусственными гормональными стероидами детских болезней, всегда считалось крайней, вынужденной мерой.
О клинически-лечебной сути «Назонекса», как фарма стероида
Доминирующим компонентом в составе этого назального медикамента является синтетический кортикостероид – «Mometazone furoate» (мометазона фуроат). Это вещество, созданное методом синтетического анализа. За основу искусственной генетической формулы (клетки гормона) взят природный аналог, человеческой гормональной секреции.
Примите к сведению! Важным становится фактор переизбытка в детском организме кортикостероидов. Клиницисты обращают внимание, что при лечении фармакологическими стероидами аденоидной вегетации у детей, необходимо учитывать чрезвычайный аспект – параллельное содержание физиологических гормонов и поступающих синтетиков-стероидов.
Педиатры-эндокринологи, как никто знают, о значимости гормональной эндокринной системы в организме ребёнка. Резкий дисбаланс (увеличение/уменьшение) в отлаженном процессе редукции, генезиса гормональных клеток приводит к тяжелейшим болезням:
Носоглоточные железы состоят из уникальной лимфоидной ткани. Основной источник жизнедеятельности миндалин заключён в нормальном, здоровом гомеостазе лимфатической структуры. А, она в свою очередь, неразрывно связана с гормональной эндокринной сферой.
Вот поэтому гормоны, сами по себе, являются интенсивными биологическими активизаторами происходящих реакций, процессов в организме. Гармонично и правильно подобранные в дозировке лекарственных средств, искусственно созданные стероидные соединения самым эффективным образом способны изменить болезный статус в любом органе тела. Они быстро и устойчиво воздействуют, в разрушающем ракурсе (генно-клеточного уровня), на вредоносную этиопатологию микро патогенной флоры.
«Назонекс» изобретён фармакологами, как облегчённый стероидный синтетик. Его назначают, в большинстве случаев тогда, когда детям, проходящим курс консервативной терапии на начальных стадиях гиперплазии аденоидов, нужно закрепить достигнувшие позитивные сдвиги в лечении. На этом периоде и фазе аденоидов вопрос родителей к врачу ЛОР – «Назонекс» или «Авамис: что лучшесейчас при аденоидах?», ответ последует однозначный – «Конечно, «Назонекс»!».
Аэрозольное орошение «Назонексом» аденоидных новообразований в носу (достаточно 1 впрыскивания за 2 дня), визуально продемонстрирует улучшенную динамику в излечении:
Благодаря этим обнадёживающим проявлениям у деток, у родителей улучшается настроение, поднимается и укрепляется оптимизм – аденоиды отступают!
Осторожно! Ни в коем разе нельзя самостоятельно форсировать использование «Назонекса! Только под контролем отоларинголога, по согласованию и разрешению в режиме частоты обработки носовых полостей у ребёнка. Не рискуйте общим здоровьем своих детей!
«Авамис» рецептируют при отягчённых стадиях аденоидопатогенеза
Да, это правда. Гормональный сильнодействующий синтетический кортикостероидный препарат «Авамис», по рецепту (и, только!) приписывают детям, при следующих симптомах аденоидной гиперплазии:
Одним словом, в контексте — «Назонекс» или «Авамис: что лучшев данный, особо негативный период при аденоидах?», несомненно, – «Авамис». Если существует хоть 1 гарантированный %, малейший шанс сохранить в детском маленьком носу природный барьер, вылечить его, привести в безопасное состояние, конечно – «Авамис», и сомневаться не стоит.
Как всегда, в конце текстового материала – краткие напутствия, пожелания, рекомендации и полезные советы по теме. И «Авамис», и, несомненно, «лёгкий» по сравнению с ним «Назонекс» имеют право на своевременное спасение детей от коварной аденоидной вегетации. Единственное, чего нельзя родителям забывать, что осторожность, и еще раз осторожность с применением как одного кортикостероида, так и второго. Осторожность и полное согласование действий с лечащим детским отоларингологом, консультацией у эндокринолога. И всё будет замечательно!



